I. 서 론
후각장애는 비부비동 질환(20.6%), 상기도 감염(24.6%), 특발성 원인(25.6%), 두부 외상(24.1%) 등으로 나타날 수 있다1). 후각장애는 크게 병태생리학적으로 후각상피나 후각 신경 혹은 중추신경의 저하로 인하여 발생하는 감각신경성 후각저하(sensorineural olfactory loss)와 감각기나 신경의 기능 저하 없이 단지 비용과 같은 병변이나 점막비후에 의해 후열(olfactory cleft)이 물리적으로 막혀서 냄새입자가 후각상피에 도달하지 못하는 전도성 후각저하(conductive olfactory loss)로 구분할 수 있다2).
만성비부비동염은 이러한 후각장애를 일으키는 주요한 원인 중에 하나로서 비용종 및 비강흐름의 차단으로 인한 전도성 후각저하와 더불어 후각 신경 점막의 염증에 의한 감각신경성 후각저하를 유발한다. 만성비부비동염이 동반된 후각장애의 경우 치료지침은 정해져 있지 않으나 경험적으로 비부비동염의 증상완화를 일차적 목표로 시행하며, steroid, theophylline, zinc 등을 같이 사용한다2).
내시경 부비강 수술(Internal Endoscopic sinus surgery, ESS)은 이러한 질환을 앓고 있는 환자에게 약물치료가 실패하였을 경우 권하게 되는 치료법이다3). 하지만 ESS 후의 불편함, 재발의 가능성은 위 시술을 꺼리게 되는 주된 요인이 되며, 한의학 치료를 찾게 되는 요인이 되고 있다.
후각장애를 동반한 만성부비동염에서 한약은 비침습적 처치방법으로 침습적 처치 이전에 다용되는 치료 방법 중 하나이다. 하지만, 만성부비동염으로 인해 발생한 후각장애 환자들에게 한약 치료의 효과를 살펴본 논문은 아직 정식으로 보고된 바 없다.
이에 양방 약물치료를 실패하고 ESS를 권유받은 환자로, 한의약치료를 시행한 결과 후각장애의 증상호전 및 비내시경 및 x-ray 상에서의 만성비부비동염의 증상호전을 보인 2례를 보고하고자 한다.
II. 연구대상 및 방법
경희대학교 한방병원 한방안이비인후피부과에 2018년 4월부터 2018년 6월까지 통원 치료한 만성 부비동염 및 후각장애 환자 1례와 2018년 6월부터 2018년 08월까지 통원 치료한 만성 부비동염 및 후각장애 환자 1례, 총 2례의 환자를 대상으로 하였다.
환자의 비내시경 촬영을 위해 경희대학교 한방병원 한방안이비인후센터 안에 구비된 비내시경을 이용하였다. 비내시경 기계로 메가메디컬의 NET-260SLCB제품을 이용하였고 비내시경 scope로는 메가메디컬에서 나온 직경 3㎜ × 길이 6㎝의 내시경을 이용하였다.
비내시경의 증상 평가는 윤 등이 개발한 ‘비내시경을 활용한 알레르기 비염 환자의 전비경 소견 평가 척도’4)를 사용하였다. 본 척도는 비강 점막의 색깔, 조습도, 비즙의 양상, 비강 점막의 위축과 부종을 대상으로 정상을 0점, 3단계 리커트 척도로 정도를 평가하도록 개발되었으며 정상인 0점에서 최대 8점까지 총점수를 매길 수 있다.
코와 부비동의 병리적 상태를 확인하기 위하여 경희의료원 협진을 통하여 Paranasal sinuses x-ray series 촬영(PNS x-ray)을 시행하였다.
환자의 후각장애 정도를 평가하는 척도로 NRS (Numeral Rating Scale)을 사용하였다. 모든 냄새에 대해서 전혀 후각이 느껴지지 않는 상태를 NRS 10점, 모든 냄새가 느껴지는 상태를 NRS 0점으로 보고, 그 사이 증상의 경중을 10단계로 나누어서 환자에게 정량적으로 평가하도록 하였다.
두 증례의 환자의 경우 주관적인 호소로 후각장애 외에 공통적으로 황색 비루와 비폐색만을 호소하였다. 이에 황색 비루와 비폐색 증상을 각각 severe(+++), moderate(++), mild(+), intermittent(±), no symptom(-)으로 구분하여 자각 정도를 평가하였다. ‘+++’ 상태는 일중 지속적으로 비루가 상당량이 흘러나오고, 비폐색이 심한 상태를 유지하고 있으며 이 문제 때문에 일상생활에 불편감을 초래하는 상태를 의미한다. ‘-’는 비루와 비폐색의 증상이 전혀 없는 상태로 보았다. 기본적으로 ‘+++’와 ‘-’를 4단계로 나누어서 평가하였으며 다만, ‘+’의 수준의 상태 중에서 비루와 비폐색이 간헐적으로 있으나 일상생활에 불편감이 없고 정도가 심하지 않는 경우는 ‘±’의 상태로 평가하였다.
이하 설명하는 처방 중에서 1), 2), 3), 4), 6), 8), 9), 11)의 경우 경희대학교 한방병원에서 자체적으로 제작한 과립제이다.
黃芪 15g, 白芷 15g, 蒼朮 11.25g, 葛根 7.5g, 甘草 7.5g, 羌活 7.5g, 藁本 7.5g, 防風 7.5g, 升麻 7.5g, 蒼耳子 7.5, 川芎 5.6g, 麻黃 3.75g, 辛荑 3.75g, 山椒 3.75g, 細辛 3g, 薄荷 2.875g으로 구성되어 있다.
金銀花 12g, 甘草, 桔梗, 防風, 白殭蠶 炒, 連翹, 浙貝母, 栝樓根, 玄蔘, 荊芥 4g, 薄荷 3g, 牛蒡子, 梔子炒, 黃芩酒炒 2g로 구성되어 있다.
경희대학교 한방병원에서 조제한 탕제로 분량은 1첩 3팩 분량으로 총 7첩 21포 100cc를 탕전하였다. 구체적인 구성으로는 金銀花, 桂枝 12g, 葛根, 白芷 8g, 熟地黃, 黃芪, 連翹, 浙貝母, 桔梗, 生薑, 大棗 6g, 皂角刺, 白芍藥, 羌活, 防風 4g, 當歸, 川芎, 白朮, 陳皮, 砂仁, 甘草(炙), 柴胡, 玄蔘, 黃芩, 前胡, 獨活, 枳殼, 赤茯苓, 薄荷, 荊芥 2g이다.
葛根 8g, 香附子, 山査炒, 蒼朮 6g, 厚朴, 陳皮, 半夏, 赤茯苓, 藿香, 麥芽炒, 鹿角 4g, 甘草(炙), 草果 2g, 生薑, 大棗 4g로 구성되어 있다.
한신제약에서 나온 보험 과립제로 麻黃 11.25g, 桂枝 7.5g, 杏仁 5.63g, 甘草 3.75g, 石膏 15.00g, 生薑 1.50g, 大棗 2.00g로 구성되어 있다.
III. 증 례
-
성명 : 이OO, F/41
-
주소증 : 비폐색, 황색 비루, 후각장애
-
발병일 : 2010. 후각장애는 2018.3월초
-
치료 기간 : 2018.4.21.-2018.6.23. 총 5회 방문.
-
과거력 : 없음.
-
가족력 : 없음.
-
현병력 : 상기 환자 2010. 이후부터 비폐색, 비루 증상 심화되었던 환자로 코 관련 치료 받은 바 없이 평소 식염수 세척 시에만 증상이 약간 호전되는 양상 보였으나 2018. 3월초부터 냄새 못 맡는 상태가 될 정도로 증상 심화되어 2018.4.21. 경희대학교 한방병원 한방안이비인후과 외래를 내원함.
-
초진소견
-
치료 방법
-
① 한약 치료 : 환자의 증상을 경과 관찰 하며 상황에 따라 처방을 변경하였다. 한약 치료 이외의 다른 치료는 시행하지 않았다.
-
㉮ 2018.4.21. ~ 2018.05.18. : 通竅湯 과립제를 tid(매 식후 30분)로 총 21일 분량(63포)을 복용하였고 코가 막힐 경우 녹여서 복용하도록 通鼻丹 트로키를 40개를 처방받았다.
-
㉯ 2018.5.19. ~ 2018.6.8. : 通竅湯 과립제를 bid(아침 저녁 30분)로 총 21일 분량(42포)을 복용하였고 코가 막힐 경우 녹여서 복용하도록 通鼻丹 트로키를 30개를 처방받았다.
-
㉰ 2018.6.9. ~ 2018.6.23. : 荊防瀉白散 과립제를 bid(아침 저녁 30분)로 총 17일(34포)을 복용하였고 淸咽利膈湯 과립제를 qd(저녁 식후 30분)로 총 17일(17포)을 복용하였다.
-
-
-
치료 경과
-
① 비내시경 소견
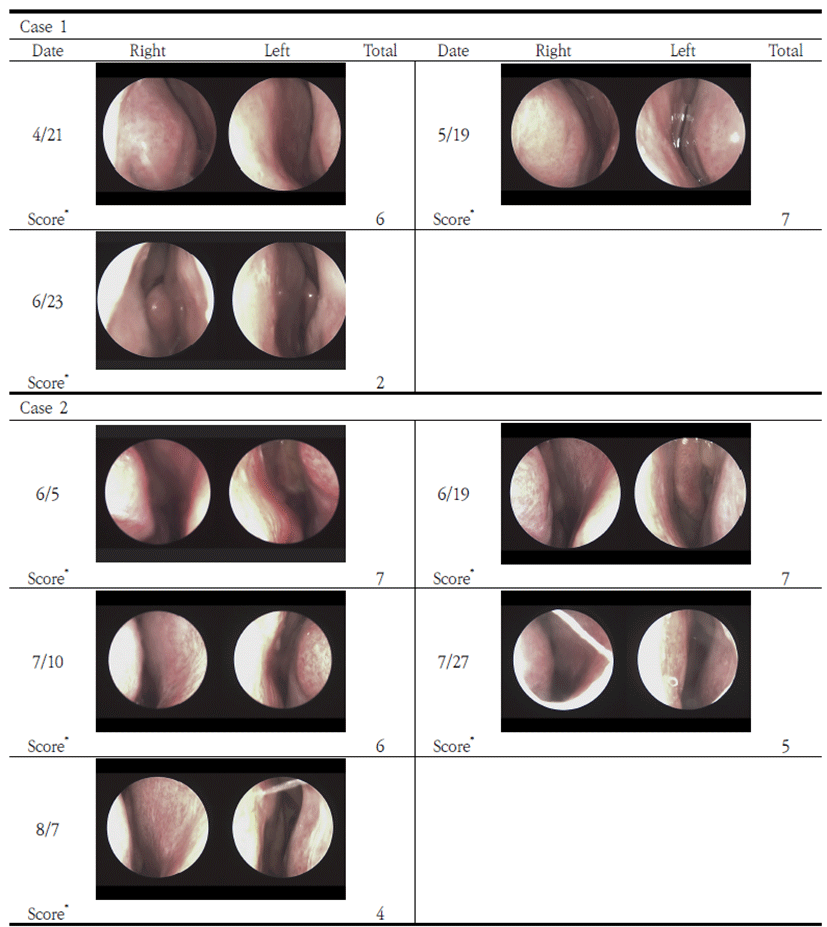
2018년 4월 21일 초진 사진을 보면 비강 점막의 발적과 울혈정도가 심하고 부종이 심한 상태임을 확인할 수 있다. 5월 19일에 내원한 사진을 보면 발적은 다소 감소하였으나 여전히 부종이 심함을 확인할 수 있다. 하지만 마지막 내원시의 6월 23일 사진을 보면 부종이 감소되었으며, 이전에 보였던 삼출물도 없어진 것을 볼 수 있다(Table 3).
-
② PNS x-ray series 소견
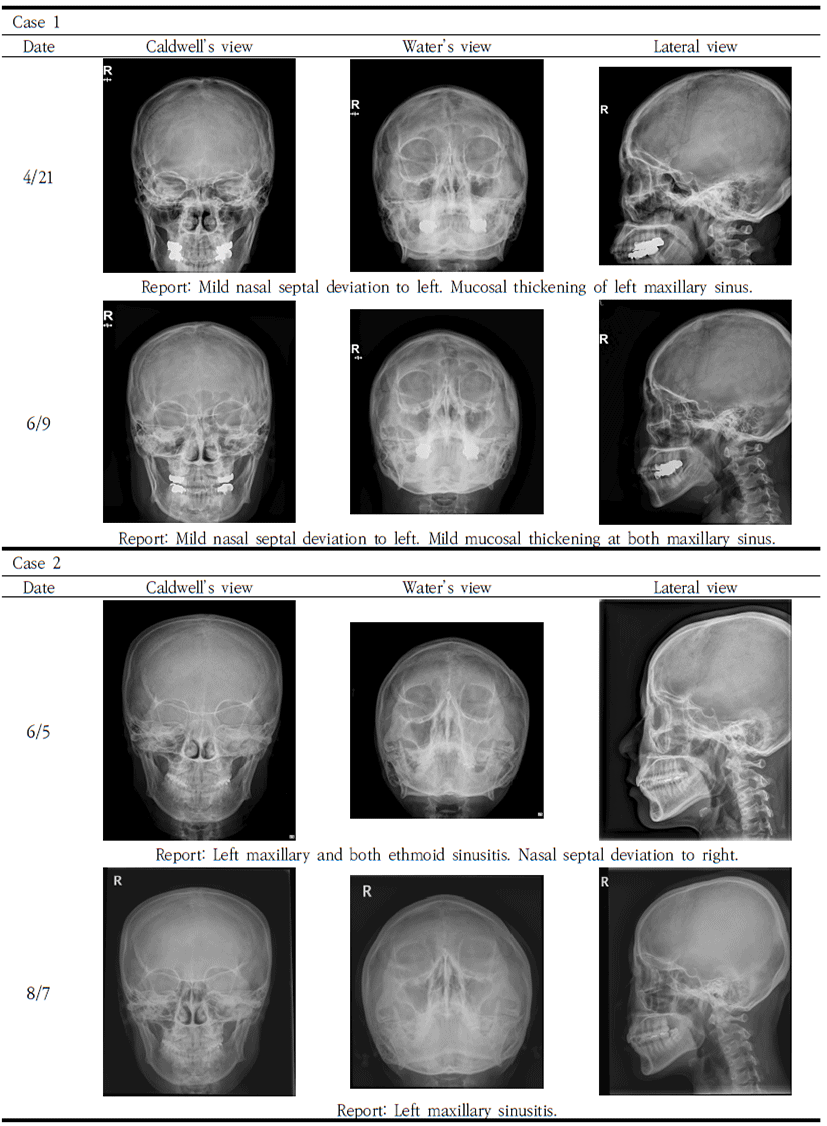
초진시의 x-ray상에서 양측 상악동의 점막 부종이 관찰되었으며, 6월 9일 찍은 사진에서는 그 정도가 줄어들었으나 아직 점막 부종이 약하게 남아있음을 확인할 수 있었다(Table 4).
-
③ 후각 장애 NRS 및 주관적 호소 증상 변화
4월 28일에는 후각장애 및 비루, 비폐색의 증상이 초진 때와 비슷하였으나, 4주 뒤(5월 19일)의 내원 시에는 비폐색은 약간 감소하였으나 비루증상이 심해졌다. 다만, 환자의 표현으로는 오히려 쌓여 있던 비루가 배출되어 코가 시원하다 표현하였다. 3주간 더 치료한 후에는 후각증상이 크게 호전되었으며, 비루 및 비폐색 증상이 경감되었다. 이후 6월 23일에는 후각은 거의 정상과 같이 돌아왔으며, 비루, 비폐색 증상은 거의 남아있지 않았다(Table 1).
-
| Date | Olfactory disturbances (NRS) | Purulent discharge† | Nasal obstruction† |
|---|---|---|---|
| 2018.4.21.* | 9 | ++ | +++ |
| 4.28.* | 8 | ++ | +++ |
| 5.19.* | 7 | +++‡ | ++ |
| 6.9.* | 3 | + | + |
| 6.23. | 1 | - | ± |
-
성명 : 이OO, F/45
-
주소증 : 황색 비루, 비폐색, 후각장애
-
발병일 : 2015.11.
-
치료 기간 : 2018.6.5.-2018.8.14. 총 16회 방문.
-
과거력 : 2016년 초반 만성 부비동염 수술 받은 이력 있음. 현재 Xyzal(Levocetirizine HCl 5mg) 하루 1알씩 복용 중.
-
가족력 : 없음.
-
현병력 : 2015.11. 이후 만성적인 부비동염 발생한 환자로 2016년 초반 상기 증상으로 수술을 받았으나 수술 이후에도 후각장애 및 상기 증상 지속되는 상태였음. 비강 내 steroid 사용 시에는 후각이 조금 돌아오나 사용을 멈추면 다시 후각 감퇴됨을 반복하는 상태로 2018.6.5. 경희대학교 한방병원 한방안이비인후과 외래를 내원함.
-
초진소견
-
치료 방법
-
① 한약 치료: 환자의 증상을 경과 관찰 하며 상황에 따라 처방을 변경하였다.
-
㉮ 2018.6.8. ~ 2018.6.15. .: 雙和湯合仙方敗毒湯을 tid(매 식후 1시간)로 총 7일간(21포) 복용하였다. 通鼻丹 트로키를 2018.6.12.부터 2018.6.15.까지 탕약과 같이 복용하도록 하였다(총 10개).
-
㉯ 2018.6.15. ~ 2018.6.18. : 兒科養胃健肺湯 과립제와 한신大靑龍湯 과립제를 tid(매 식후 30분)로 총 4일 분량(각각 12포)을 복용하도록 하였다.
-
㉰ 2018.6.19. ~ 2018.6.21. .: 荊防瀉白散 과립제를 tid(매 식후 1시간)로 총 7일 분량(21포), 補精丹 캡슐제는 qd(기상 후)로 총 7일 분량(7포)을 복용하도록 지시하였으나, 荊防瀉白散 과 립제 복용 후 머리 멍하고 졸리는 증상이 지속되었으며, 기력이 떨어지는 부작용 발생하여 荊防瀉白散 과립제와 補精丹 캡슐제 모두 총 3일치만 복용하고 남은 4일치는 모두 반납하였다.
-
㉱ 2018.6.22. ~ 2018.6.25. : 淸上補下湯 과립제를 tid(매 식후 1시간)로 총 4일 분량(12포)을 복용하도록 하였다.
-
㉲ 2018.6.26. ~ 2018.7.19. : 銀花連翹湯 과립제를 bid(아침 저녁 식후 1시간)로 총 21일(42포)을 복용하도록 하였다. 다만, 회식 후 생긴 감기 기운으로 2018.7.10. ~ 2018.7.13.까지 雙和湯加味 과립제를 bid(아침 저녁 식후 1시간)로 총 3일(6포)을 복용하도록 하였다.
-
㉳ 2018.7.20. ~ 2018.8.14. : 通竅湯 과립제를 bid(아침 저녁 식후 1시간)로 총 24일(48포)을 복용하도록 하였다.
-
-
-
치료 경과
-
① 비내시경 소견
2018년 6월 5일 처음 내원 시에 양측 비강의 심한 울혈과 건조한 상태, 심한 부종 소견 및 좌 측 비강에서의 황색 비루를 관찰할 수 있었다. 6월 19일에도 울혈과 황체가 여전히 심한 상태를 유지하였다. 7월 10일 결과에서는 울혈과 부종이 여전히 심하지만 황체가 조금은 줄어든 모습을 관찰할 수 있었다. 7월 27일 결과 울혈도 줄어들고 건조감도 줄어들었으며 비루의 양도 점차 줄어드는 양상을 관찰할 수 있었다. 8월 7일 마지막 평가에서는 울혈도 상당부분 줄어들었고 점막의 상태가 약간 습윤한 상태로 변하였으며 부종도 많이 감소한 상태를 확인할 수 있었다(Table 3).
-
② PNS x-ray series 소견
6월 5일의 사진에서는 좌측 상악동 및 양측 사골동에서 부비동염이 관찰되었으나, 8월 7일의 사진에서는 좌측 상악동에서만 약하게 부비동염이 관찰될 정도로 비교적 깨끗한 부비강 소견을 보여주었다(Table 4).
-
③ 후각 장애 NRS 및 주관적 호소 증상 변화
초반의 雙和湯合仙方敗毒湯 및 大靑龍湯, 荊防瀉白散, 淸上補下湯 등의 처방을 사용하였을 때는 증상의 호전도가 별로 없었다. 荊芥連翹湯加味方(銀花連翹湯)을 사용한 뒤에 비루 및 비폐색의 증상은 약간 호전되는 경향을 보였으나 후각장애 증상의 호전을 보이지는 않았으며, 이후 감기가 다시 걸리면서 증상은 원래의 심각한 정도로 되돌아갔다. 이에 7월 20일부터 通竅湯 과립제를 사용하였으며, 이후 비루, 비폐색 증상이 빠르게 호전되었으며, 또한 후각장애의 증상 또한 크게 호전되어 마지막에는 거의 정상과 같이 회복됨을 관찰할 수 있었다(Table 2).
-
Ⅳ. 고 찰
현재 후각장애와 관련된 한의학 연구로 麗澤通氣湯5), 當歸芍藥散6) 및 비강 내 침술7)에 대한 3가지 증례가 보고되었다. 모두 감각신경성 후각장애에 해당되는 증례로 비부비동질환으로 인해 발생한 후각장애는 보고된 바 없다. 일반적으로 전도성 후각장애는 비부비동염에 준하여 치료한다고 인식하므로 비부비동염으로 인한 후각장애 증례보고 및 관련 논문의 발표가 적은 것이 사실이다. 하지만 전도성 후각장애가 있던 환자가 비내시경 수술로 비용종이 제거되고, 부비동의 상태가 호전되었음에도 48%의 환자가 여전히 후각의 호전이 없거나 만족스럽지 않음을 호소하였다는 보고8)는 단순히 부비동 질환을 호전시킨다고 하여 후각 장애가 반드시 호전되는 것은 아니며 비부비동 질환 및 후각장애 모두에 초점을 맞추어 치료를 시행하여 호전을 보인 연구가 필요함을 시사한다.
EPOS 2012(European Position Paper on Rhinosinusitis and Nasal Polyps 2012)에서 발표한 만성 부비동염 가이드라인에 따르면 성인의 만성 부비동염은 코와 부비동염의 염증이 있는 상태로 다음과 같은 두 가지를 만족할 경우로 정의하고 있다. 1) 비폐색(충혈), 점액농성 비루(전방, 후방), 얼굴 통증 또는 압박감, 후각의 감퇴 또는 소실의 증상 중 2가지 이상의 증상이 12주 이상 지속된다. 2) 비내시경 소견(비강 내 용종, 중비도로부터 주로 보이는 점액농성 분비물 또는 중비도에서 주로 관찰되는 점막 부종, 막힘이 관찰됨) 또는 CT 소견(부비동 개구 복합체(osteomeatal complex) 또는 부비동 상의 점막 변화가 관찰됨) 중 1가지 이상의 소견이 발견된다9).
본 증례보고의 두 명의 환자 모두 발병일로부터 12주 이상이 경과한 환자로 농성 비루, 비폐색, 후각장애의 증상을 호소하고 있으며 객관적인 지표인 비내시경 소견 상 점액농성 분비물, 점막 부종이 발견되었고, PNS x-ray 상 부비동 상의 점막 변화 등을 확인할 수 있었다. 본 증례보고의 환자 모두 앞서 제시한 가이드라인의 정의를 만족하는 만성부비동염 환자로 만성부비동염으로 심각한 후각 장애가 발생되었다고 볼 수 있다.
본 증례의 환자들은 모두 치료 시작 전 후각장애의 NRS 평가 상 10점 만점에 9점 즉, 후각이 거의 소실될 정도로 상태가 심각했었다. 하지만, 두 경우 모두 치료 종료 시점에서 NRS 평가 상 1점으로 호전되어 후각이 거의 모든 부분에서 회복되었다. 또한 두 증례 모두 후각장애의 증상이 호전되는 동안 비폐색, 농성 비루 증상과 x-ray 및 비내시경 소견이 같이 호전됨을 확인할 수 있었다. 다만, 증례 1의 경우 농성비루, 비폐색감뿐만 아니라 후각장애도 치료가 지속될수록 지속적인 호전율을 보였던 반면, 증례 2의 경우 치료 중반까지 농성비루 및 비폐색감은 약간의 호전을 보였으나 후각장애는 치료가 지속되어도 호전이 전혀 없다가 어느 기점을 지난 뒤에 후각장애를 포함한 제반증상이 모두 급속도의 빠른 호전율을 보였다. 증례 1과 2 두 경우에서 농성비루, 비폐색감, 비내시경과 PNS x-ray 소견뿐만 아니라 후각장애가 급속도로 모두 호전을 보인 시점은 공통적으로 加味通竅湯을 사용하면서부터이다. 즉, 본 환자의 부비동염과 후각장애를 호전시킨 결정적인 한방 치료는 加味通竅湯의 사용이라고 판단된다.
通竅湯은 『東醫寶鑑·鼻』의 「鼻塞」 에서 “鼻塞不聞香臭宜溫肺湯溫衛湯通竅湯菖蒲散又一方”이라 제시되어 있으며, “通竅湯 治感風寒鼻塞聲重流涕不聞香臭[醫鑑]”이라고 제시되고 있다10). 또한 通竅湯은 실험적으로 염증성 사이토카인의 경로인 MAPK, NF-kB 경로를 억제하고11), 총 IgE의 생성을 억제하며12), 비 점막의 염증 반응을 완화한다13). 본 치료에서 사용한 加味通竅湯은 동의보감에서 나온 처방을 약간 변형하여 『東醫寶鑑·鼻』에서 鼻淵을 치료한다고 제시된 蒼耳散에 해당하는 白芷, 辛荑, 蒼耳子, 薄荷의 약재를 더하고10), 消腫排膿의 효과를 지닌 황기와 백지의 용량을 4돈(15g)으로 올려 배농효과를 높이고자 하였다14). 본 처방의 사용을 통하여 염증 반응 경로 차단 및 염증 사이토카인 분비의 억제를 통하여 부비동염의 염증이 억제가 되면서 농성 분비물과 점막 비후가 점차 줄어들게 되고 이를 토대로 전도성 후각장애의 주요 원인으로 알려진 후열의 물리적 폐색2)이 해소되면서 후각장애가 해소되었다고 사료된다.
본 증례 보고 중 증례 2에서 6월 19일부터 21일까지 투여한 荊防瀉白散 과립제 복용 후 머리가 멍하고 졸리는 증상이 지속되었으며, 기력이 떨어지는 부작용을 호소하였다. 이 환자는 초기 雙和湯合仙方敗毒湯加味를 사용한 후 심하부 압통, 소화력 저하를 호소하여 平胃散加減方인 兒科養胃健肺湯으로 4일 간 처방한 뒤 소화증상이 약간 개선되었다. 하지만 환자의 당시 비강이 점점 더 건조해지고 발적이 심한 양상이 확인되어 補陰하는 약이 필요하다고 보아 荊防瀉白散과 補精丹으로 처방을 변경하였다. 처방을 변경한 이후부터 상기 부작용이 발생하였으며, 내원 시 다시 심하부 압통이 심해짐을 확인할 수 있었다. 앞서 관찰된 소화기계 증상 호소를 고려하였을 때, 본 부작용도 소화 장애로 인하여 발생하였다고 인식하고 소화 장애가 비교적 적은 淸上補下湯을 사용 후 銀花連翹湯으로 淸熱補陰하고자 하였다. 하지만 淸上補下湯과 銀花連翹湯으로 처방을 변경한 후 소화기계 증상 호소 및 상기 부작용은 더 이상 없었으나, 비강의 증상 호전이 뚜렷하지 않아 加味通竅湯으로 다시 처방을 변경하였다. 加味通竅湯을 처방한 이후부터 후각장애, 비폐색, 농성 비루 증상의 빠른 회복이 관찰되었다.
다만, 본 증례보고에서는 다음의 한계점을 발견할 수 있는데, 문 등의 후각장애 증례보고 연구6)와 같이 후각 기능의 정확한 평가를 위해 KVSS test(Korean Version of Sniffing Sticks test)를 통한 비교와 환자의 냄새 인지 변화를 제시하는 것이 바람직하나 현재 한방병원에 본 검사 기구가 구비되어있지 않은 관계로 본 연구에서는 현실적인 여건상 NRS로 대체하여 사용하였다.