Ⅰ. 서론 (Introduction)
두드러기(urticaria)는 피부에 일시적인 팽진과 소양감이 반복되는 질환으로, 6주 이상 지속되면 만성 두드러기(chronic urticaria, CU)로 분류된다1). 전체 인구의 약 1% 내외에서 발생하며, 여성과 30–50대에서 호발하고, 수면장애·정서적 불안·사회적 위축 등으로 삶의 질을 현저히 저하시킨다2,3).
두드러기의 주요 병태기전은 피부 비만세포의 탈과립에 의한 히스타민(histamine) 및 염증성 사이토카인 방출이지만, 단순 IgE 매개 경로만으로는 설명되지 않는다4). 최근 연구들은 자가면역 반응, 자율신경 불균형, 내분비 이상, 장내 미생물총의 변화, 정신적 스트레스 등이 복합적으로 작용함을 제시한다5-7).
특히 감염이나 식중독 후 장내 염증이 지속될 경우, 장벽 손상과 내독소(LPS) 유출, 히스타민 분해 효소(diamine oxidase, DAO) 활성 저하가 발생하여 전신 히스타민 과민 상태를 유발한다8-10). 이러한 장–피부 축(gut–skin axis)의 교란은 식중독 이후 두드러기의 만성화를 설명하는 핵심 기전으로 주목되고 있다.
서양의학에서는 항히스타민제, 류코트리엔 수용체 길항제, 면역억제제(cyclosporine), 생물학적 제제(omalizumab) 등이 사용되나, 약 20–30%는 치료 반응이 불충분하거나 재발한다11-13). 이들 불응군에서는 감염 후 잔류 염증, 비IgE성 비만세포 활성, 자율신경 불균형 등이 병태에 관여할 가능성이 높다. 이에 따라 면역·신경·대사를 통합적으로 조절하는 치료 접근의 필요성이 제기되고 있다14).
한의학에서는 두드러기를 風疹(풍진)·癮疹(은진)으로 분류하며, 風·熱·濕 등의 사기가 皮毛에 울체되어 발생한다고 보았다15). 급성기에는 風熱, 만성기에는 血熱·濕熱·氣滯·血瘀 등의 복합 변증으로 파악하며, 祛風淸熱·養血潤燥·疏肝解鬱의 원칙으로 치료한다16). 최근 연구에서 한방 복합치료는 항히스타민 불응성 피부질환에서도 염증·소양 완화에 유의한 효과를 보였다17-19).
이에 본 증례에서는 식중독 이후 발병하여 항히스타민제 및 omalizumab 치료에도 충분한 반응을 보이지 않았던 만성 자발성 두드러기 환자 1례를 대상으로, 항히스타민제 중단 후 한방 복합치료를 시행한 결과 임상 증상(VAS)과 삶의 질(DLQI)에서 개선을 보여 이를 보고하고자 한다.
Ⅱ. 증례 (Case Presentation)
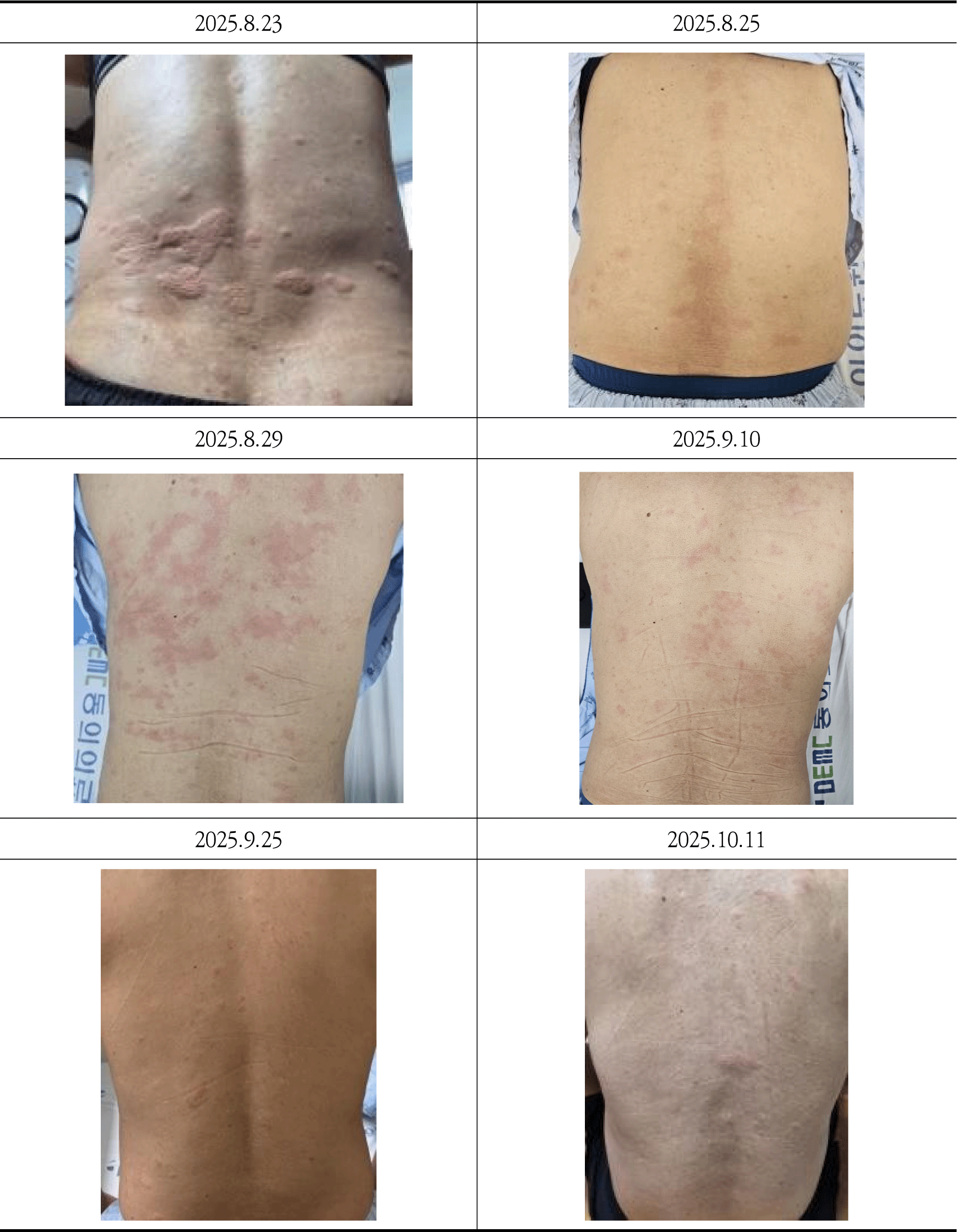
2025년 4월경 식중독 후 전신 소양감과 재발성 팽진이 지속되었고, Local에서 항히스타민제 및 Omali zumab(Xolair® prefilled syringe) 치료에도 유의한 호전 없어 2025년 8월 25일 본원 한방 안이비인후피부과로 입원하였다.
입원 당시 전신 소양감 시각상사척도(Visual Analog Scale, VAS)는 8이었으며, 속옷 등 의복의 물리적 압박, 수면 시 침구류에 닿는 부위 물리적 자극 시 악화되었다. 기상 시 전신에 불규칙한 팽진, 발적이 산재했고 위치, 형태가 매일 변화하였다. 수면 및 휴식 후 배부에서 증상이 가장 심하게 발생하였다. 그 외 초기에는 슬와부 중심으로 시작해 서혜부를 제외한 대퇴부와 요추 4-5번 수준의 요부로 확산되었으며, 저녁에는 경계가 흐린 지름 약 3 ㎝의 홍반이 잔존하고 소양감은 VAS 5 수준으로 완화되는 경향이 있었다. 압진 시 찌릿한 통증(VAS 3)이 동반되었고, 속옷 등 물리적 자극, 압진 시 악화, 한랭 자극, 활동, 샤워 후 완화가 관찰되었다.
-
1) 식사(食事) : 1일 3식 섭취. 점심 1공기, 저녁 2공기 섭취. 주식은 밥 위주이며 간식은 커피, 과일 정도. 밀가루 음식은 선호하나 섭취량은 적음.
-
2) 소화(消化) : 식욕 좋은 편, 4–5년 전부터 심와부가 뭉친 듯한 소화불량 경향.
-
3) 대소변(大小便) : 대변 1일 1회, 보통변, 이상 없음./ 소변 이상 소견 없음.
-
4) 수면(睡眠) : 평균 6시간 수면. 취침이 늦은 편(최대 3:00AM–4:00AM). 최근 소양감으로 중간 각성, 입면난 발생. 각성 후 30분 이상 재입면 어려운 경우 있음.
-
5) 피로(疲勞) : 직장 생활 중 정신, 신체적 피로감 반복적으로 발생함.
-
6) 두통(頭痛) : 스트레스 상황에서 좌측 편두통 발생함.
-
7) 안(眼) : 난시·근시로 시력 저하 및 안구 건조감 호소.
-
8) 구갈(口渴) : 최근 2년간 구건(口乾) 경향. 하루 약 1 L 수분 섭취, 냉음료 선호. 과거 믹스커피 8–10잔/일 섭취하였으나 최근 1개월간 중단, 현재 원두커피 1–2잔/일 수준으로 제한.
-
9) 항강(項强), 견배통(肩背痛) : 뒷목 뻣뻣한 불편감 항상 유지중. 스트레스 시 심화. 어깨 결림 자주 호소.
-
10) 심번(心煩) : 스트레스 시 심계(心悸), 두정부 열감, 상열감 발생함, 수면 장애 동반. 스트레스 상황을 잊지 못하고 반복적으로 생각함.
-
11) 한열(寒熱) : 수족냉(手足冷) 호소. 원래 더위에 민감한 편이었으나, 갑상선 절제 이후 추위를 심하게 탐.
-
12) 한출(汗出) : 땀 많음. 좌측 두피에 집중적으로 발생. 운동 시 전신 다한 양상.
-
13) 설·맥(舌脈) : 舌淡紅, 苔薄白, 脈浮弱.
(Diagnostic Assessment)
6주 이상 재발성 팽진과 소양감이 지속되었고 명확한 특정 알레르겐이 확인되지 않아 CSU 범주로 판단하였다. 식중독 이후 시작·지속된 경과로 post-infectious urticaria 가능성을 병기하였다.
병변은 특정 자극에 의해 재현 가능한 일정한 패턴을 보이지 않았고, 발생 부위와 형태가 매일 변동되는 양상을 보여 chronic inducible urticaria보다는 CSU로 판단하였다.
환자는 식중독 이후 濕濁과 脾胃虛弱이 병행된 상태에서 腎虛虧損상태가 지속되어, 전신 소양감과 재발성 팽진이 반복되고 야간 소양감 및 수면 장애가 동반된 것으로 판단하였다. 또한 만성 피로, 구건(口乾), 상열감과 수족냉이 공존하는 양상을 보여, 허증을 바탕으로 한 병태가 경과 중 점차 뚜렷해진 것으로 평가하였다. 이러한 임상 소견을 종합하여 치료 초기에는 濕痰과 鬱熱 병태를 우선 조절하고, 이후 증상의 변화에 따라 補腎滋陰을 중심으로 치료 전략을 단계적으로 적용하였다.
모든 처방은 환자의 증상 변화에 따라 가감 조정하였다.
-
(1) 2025년 8월 25일 – 2025년 8월 26일 (2일)
藿香正氣散加味方을 1첩 4팩, 1팩당 80 ㎖로 전탕하여 1팩씩 1일 3회 복용하게 하였다.
-
(2) 2025년 8월 26일 – 2025년 8월 28일 (3일)
濕痰과 中焦痰飮을 겸한 것으로 판단하여, 六君子湯加味方(Bid)과 半夏白朮天麻湯加味方(Qd,L)을 병행 투여하였다. 기본 전탕 용량은 팩당 120 ㎖, 1일 총 3회 분복하였다.
-
(3) 2025년 8월 29일 – 9월 1일 (4일)
濕痰과 鬱熱을 겸한 것으로 판단하여, 半夏白朮天麻湯加味方를 2첩 3팩, 팩당 120 ㎖로 조제하여 1일 3회 복용하게 하였다.
-
(4) 2025년 9월 1일 – 9월 4일 (4일)
濕痰 및 心煩 증상을 나타내어 半夏白朮天麻湯加味方(Bid)과 六鬱湯加味方(Bid)을 병행하였다. 각 처방은 2첩 3팩 기준으로 탕전하여, 1팩 120 ㎖, 자기전(Hs)용법을 더하여 1일 4회 분복하게 하였다.
-
(5) 2025년 9월 5일 – 9월 10일 (5일)
氣血兩虛兼 陰虛內熱로 이행하는 경향을 보여, 六味地黃湯加味方을 적용하였다. 2첩 3팩, 위장 부담을 고려하여 팩당 100 ㎖로 감량, 1일 3회 복용하게 하였다.
-
(6) 2025년 9월 10일 – 9월 12일 (3일)
기상 시 소양감 지속 및 심와부 체한듯한 통증을 호소하여 藿香正氣散加味方을 1일 2회 투여하였다. 동시에 六味地黃湯加味方을 점심 식후 용법으로 추가하여 조절하였다.
-
(7) 2025년 9월 12일 – 9월 24일 (13일)
皮膚潮紅 및 야간 소양감 감소 후, 氣血陰虛 단 계 진입으로 판단하여 六味地黃湯加味方을 단독으로 유지하였다. 2첩 3팩, 팩당 100 ㎖로 전탕하여 1일 3회 복용하게 하였으며, 9/15부터는 120㎖ 용량으로 투약하였다. 9월 19일부터 열감이 줄었다 판단되어, 黃柏·知母 공급을 감량(4g → 3g → 2.4g)하였다. 퇴원약은 동일한 六味地黃湯加味方을 40첩 84팩 처방하여 복용하였다.
-
(1) 침 치료(Acupuncture)
침 치료는 일회용 스테인리스 호침(동방침구제작소 동방침 0.20×30㎜)을 사용하였으며, 입원 기간 동안 1일 2회 시행하였다. 취혈은 肺正格(太淵(LU9) 太白(SP3) 補, 少府(HT8) 魚際(LU10) 瀉), 大腸正格(足三里(ST36) 曲池(LI11) 補, 陽谷(SI5) 陽谿(LI5) 瀉) 등의 경혈을 위주로, 유침 시간은 20분으로 시행하였다.
-
(2) 약침 치료(Pharmacopuncture)
약침치료는 附子 성분 기반의 리셀 약침(KS대한표준원외탕전 10㎖)을 사용하였다. 일회용 주사기(성심메디컬, INSULIN SYRINGE 1㎖/㏄, 30G)를 사용하여 1회 치료 당 10-20㏄를 병변 주변 피하층에 분할 주입하였으며, 시술 중 및 시술 후 국소 통증, 감염, 기타 이상 반응은 관찰되지 않았다.
-
(3) 한방 외용제(아로마크림)
피부 보습 및 장벽 보호를 목적으로 본원에서 조제한 아로마 외용제를 적용하였다. 한의자연요법학회의 한방 아로마 베이스로션(세라마이드, 알로에베라, 스쿠알란, 甘草, 黃連, 綠茶, 黃芩 등 추출물 함유) 80㎖에 캐모마일 오일 30 drops을 혼합하여 제조하였다. 소양감이 발생한 부위에 증상 발생 시 도포하도록 안내하였다.
Ⅲ. 치료 효과 평가 (Evaluation of Therapeutic Effect)
본 증례에서는 한방치료의 유효성을 객관화하기 위해 다음의 평가도구를 사용하였다.
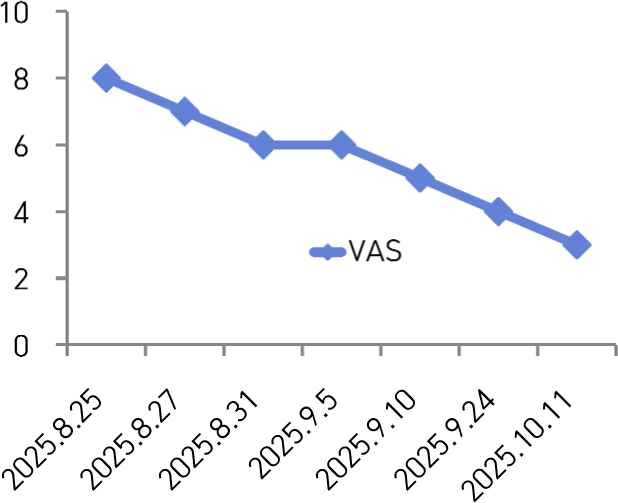
소양감의 강도를 정량화하기 위해 0–10점 범위의 시각상사척도(VAS)를 사용하였다.
0점은 소양감이 전혀 없는 상태, 10점은 환자가 상상할 수 있는 가장 심한 가려움 상태로 정의하였으며, 환자에게 매일 동일한 시간대(기상 직후 기준) 자가 평가하도록 지도하였다.
피부질환이 환자의 일상생활에 미치는 영향을 평가하기 위해 DLQI를 사용하였다.
총 10개 문항으로 구성되며, 각 문항은 0-3점(0: 없음, 3: 매우 심함)으로 채점한다.
총점은 0-30점이며, 점수가 높을수록 삶의 질 저하가 심함을 의미한다.
본 증례에서는 입원 시점, 입원 2주 후, 추적 시점(퇴원 2주 후)에 평가하였다.
-
1) 2025.8.25
VAS 8. 전신 산재성 팽진 및 발적. 아침 기상 시 가장 심했고 저녁에는 VAS 5까지 완화. 샤워 시 일시적 소양감 소실.
-
2) 2025.8.27
항히스타민제 단약 후, 저녁 시간대 소양감 VAS 7로 심화. 환자의 자각적 팽진의 범위와 직경 유지.
-
3) 2025.8.31
전신적 홍반·열감이 현저히 줄고 VAS 6으로 경감.
-
4) 2025.9.5
대퇴부 및 요부 중심의 잔여 팽진만 간헐적으로 관찰되었다. 샤워 직후 소양감이 일시적으로 완전소실되는 양상이 반복되었다.
-
5) 2025.9.10
발적 및 팽진 발생 빈도가 감소되었으며, 소양감 수준이 VAS 5로 안정화되었다. 수면시 각성이 소실되었으며, 온도변화에 따른 불편감 소실됨.
-
6) 2025.9.24.
전신 소양감 수준이 VAS 4 수준으로 유지되었고, 새로운 팽진은 관찰되지 않았다.
-
7) 2025.10.11
퇴원 2주 후 전화 추적 시에는 VAS 3으로 감소하여, 증상 재발 없이 일상생활이 가능하였다.
DLQI(Dermatology Life Quality Index)는 입원 시 22점에서 2주차 11점, 퇴원 후 추적 시 8점으로 지속적 감소를 보였다. ‘증상 및 느낌’, ‘수면 방해’, ‘정서적 영향’ 항목에서 가장 큰 개선을 보였다.
입원 초기(8월 25–27일) 濕熱과 熱鬱 양상이 우세하였으나, 六君子湯加味方·六味地黃湯加味方 병용 후 1주 내 홍반·팽진의 빈도와 강도가 감소하였다.
9월 5일 이후 六味地黃湯加味方 단독 유지 기간 동안 VAS와 DLQI 지표의 추가적인 개선이 관찰되었다. 이는 滋陰養血·補腎 작용과 더불어, 麥門冬·黃柏·知母·貝母 등의 약재 구성이 항염 및 항히스타민 작용과 관련된 기전을 통해 증상 완화에 관여했을 가능성을 시사한다.
퇴원 후 2주간의 추적에서도 재발이 없었으며, 자극 유발 시 반응이 거의 소실되었다.
Ⅳ. 고찰 (Discussion)
본 증례는 식중독 이후 발생한 만성 자발성 두드러기 환자에서 항히스타민제 및 Omalizumab 치료에도 증상이 지속되었으나, 한방 복합치료 후 소양감(VAS) 및 삶의 질(DLQI)의 호전을 확인한 사례이다.
만성 자발성 두드러기는 단순 IgE 매개 반응만으로 설명되지 않으며, 자가면역 반응, 감염 후 잔류 염증, 신경면역성 염증 및 스트레스 관련 요인이 일부 환자에서는 병태에 관여할 수 있다 보고된다4,5). 감염 혹은 장내 세균총의 교란이 선행된 경우 IL-6, IL-17 등의 염증성 사이토카인 경로가 활성화되고 교감신경 항진·부교감 억제가 지속되어 신경면역성 염증 형태로 이행한다5-7). 위 병태에서 단순 항히스타민제 치료만으로는 충분한 조절이 어려우며, 자율신경 균형 회복과 더불어 면역 반응의 조절적 회복을 통한 치료법이 병행되어야 한다11-13).
감염 이후의 장내 환경 변화는 장 점막 면역세포의 활성화를 유발하며, IL-6, IL-17, IL-22의 과발현으로 전신 염증성 사이토카인 반응을 통해 피부 혈관 투과성과 신경 과민성을 증가시킨다6-10). 최근 연구에서 이러한 “장–피부 축”의 이상으로 CSU, 아토피피부염, 건선 등 다양한 피부 질환에서 악화 인자로 작용할 수 있다 보고되었다6,7). 이러한 맥락에서 식중독 이후 장내 환경 변화가 지속되었을 가능성을 고려할 때, 본 증례의 경과는 감염 후 유발 요인이 동반된 CSU의 임상적 특징과 부분적으로 부합한다.
약침치료는 입원 초기 전신 소양감과 국소 열감, 압진 시 통증이 비교적 심한 시기에 병변 범위에 따라 10–20㏄ 범위에서 비교적 적극적으로 시행하였다. 본 증례에서 사용한 리셀 약침은 附子 성분 기반의 약침으로, 염증조절, 통증완화, 조직 회복을 목적으로 활용하였으며, 초기 증상 조절을 목표로 적용되었다.
본 증례에서 가장 먼저 사용된 藿香正氣散加味方은 濕熱과 痰濁을 제거하고 위장 기능을 조절하는 대표 처방으로, 장내 세균총 불균형과 관련된 알레르기 질환에서 장내 독성 대사물 축적 및 전신 염증 반응을 억제하는 효과가 있다 보고되었다16,19). 본 증례의 환자는 식중독으로 두드러기가 유발되었으며, 입원시에도 중완부 답답한 양상의 불편감을 호소하여 소화기의 濕熱과 痰濁을 제거하기 위해 사용되었다. 본 증례에서 사용된 六君子湯加味方은 六君子湯에 半夏대신 貝母를 사용해 환자의 열감을 줄이며 소화기의 痰鬱을 제거하기 위해 사용되었다. 환자의 지속적인 소화불량 증상으로 미루어 볼 때, 濕痰과 中焦痰飮을 겸한 것으로 판단하여 六君子湯은 脾胃의 痰鬱과 氣滯를 풀어줌에 따라 mast cell 안정화 및 교감신경 흥분 완화에 기여하며, 실험 연구에서 비위기허형 모델의 IL-6, TNF-α 수치를 유의하게 감소시킨 보고가 있다16,19).
환자는 운동 및 수면 중 압박시 해당부위의 증상이 심화되는 경향을 보였으며, 찬물로 해당부위 냉자극시 증상이 완화되는 경향을 보였다. 이에 濕痰과 鬱熱을 겸한 것으로 판단하였으며, 지속적인 心煩증상으로 半夏白朮天麻湯加味方과 六鬱湯加味方를 처방하여 증상을 조절하였다.
六味地黃湯加味方은 肝腎不足, 眞陰虧損, 精血枯渴 등의 증상의 치료목적 및 滋腎塡精, 滋陰强骨, 活血補血을 목적으로 사용한다15). 또한 滋陰養血·淸熱瀉火의 효능으로 체내 熱鬱과 血熱을 완화하여 자가면역성 염증 상태를 안정화하며, 麥門冬·黃柏·知母·貝母 등의 성분이 mast cell 탈과립 억제 및 항히스타민, 항염증 작용을 나타내는 것으로 알려져 있다16,19). 본 증례에서는 환자의 증상이 口乾경향이 있으며, 心煩, 전신다한 증상을 동반한 것으로 미루어 볼 때, 腎虛증세를 포함하였다 판단하였다. 환자의 痰鬱을 제거 후, 補腎 목적으로 처방하였다.
치료 경과를 종합하면, 입원 초기에 식중독 이후의 비위 기능 저하가 이어지고 있었으며 이에따라 濕痰·鬱熱을 조절하는 치료(藿香正氣散加味方, 六君子湯加味方, 半夏白朮天麻湯加味方, 六鬱湯加味方)가 우선적으로 시행되었고, 소화기 증상이 조절된 이후에는 六味地黃湯加味方을 중심으로 한 補腎滋陰 전략으로 전환하였다. 환자는 같은 음식물을 섭취한 타인과 별개로 해당 증상이 나타났으며, 濕濁과 脾胃虛弱이 병행된 상태에서 만성 피로, 구건(口乾), 상열감과 수족냉이 공존하는 양상으로 미루어 볼 때 腎虛虧損상태가 지속되었다 판단하였다. 소화기능이 안정되고 六味地黃湯加味方이 투약된 시점부터 야간 각성이 소실되었으며, 온도 자극에 따른 소양감과 팽진의 빈도 및 강도가 안정화되었으며 퇴원 후 추적 관찰에서도 증상의 재발 없이 호전 상태가 유지된 점을 고려할 때, 본 증례에서의 치료 핵심은 식중독이라는 촉발 요인에 대한 단기적 대응뿐 아니라, 기저에 존재한 腎虛 상태를 교정하는 접근에 있었을 가능성을 시사한다.
본 증례는 단일 증례로 자연 경과 및 비특이적 요인의 영향을 배제하기 어렵고, UAS7 등 표준화된 질병활성도 지표가 포함되지 못한 제한이 있다. 향후 식중독/감염 후 CSU 환자를 대상으로 임상 경과와 표준 지표(UAS7, DLQI 등), 객관적 생체지표를 포함한 관찰 연구가 필요하다.
Ⅴ. 결론 (Conclusion)
본 증례는 식중독 이후 발병하여 항히스타민제 및 omalizumab 치료에도 반응이 불충분했던 만성 자발성 두드러기 환자에서, 한방 복합치료를 통해 소양감과 삶의 질의 지속적인 호전을 확인한 사례이다. 특히 치료 경과상 腎虛를 바탕으로 한 병태 인식 하에 치료 과정에서 증상 변화에 따라 처방을 조정하였고, 후반기에 六味地黃湯加味方을 유지한 기간 동안 증상이 안정화되었다는 점은, 식중독 및 감염 이후 만성화된 두드러기 환자에서 기저 허약 상태를 고려한 단계적 치료 접근의 임상적 의의를 시사한다. 다만 단일 증례로서 자연 경과 및 비특이적 요인의 영향을 배제하기 어렵고, 혈청학적 표지자 및 표준화된 질병 활성도 지표가 충분히 포함되지 못한 제한이 있다. 향후 식중독 및 감염 이후 발생한 만성 자발성 두드러기를 대상으로, 임상 경과와 객관적 지표를 포함한 체계적인 연구를 통해 치료 반응과 기전에 대한 추가적인 검증이 필요하다.