Ⅰ. 서 론
비부비동염(rhinosinusitis)은 비강과 부비동에 염증이 발생하는 질환으로, 코막힘, 비충혈, 콧물이 특징적인 증상으로 나타나며, 안면통이나 후각 저하가 동반될 수 있다. 비부비동염은 유병 기간에 따라 4주 미만의 급성 비부비동염(acute rhinosinusitis, ARS)과 12주 이상 지속되는 만성 비부비동염(chronic rhinosinusitis, CRS)으로 구분된다1,2)
비부비동염의 치료에 있어, 미국 이비인후과학회(AAO)의 가이드라인3)은 바이러스성 상기도 감염으로 인한 ARS나 세균 감염으로 인한 급성 비부비동염(acute bacterial rhinosinusitis, ABRS)이라도 발병 초기 7일간은 진통제, 생리식염수 비강 세척, 비강 스테로이드제 등의 보존적 치료를 권장하고, 증상이 7일 이후에도 호전되지 않거나 악화될 경우에 항생제 처방을 고려하도록 권고하고 있다. CRS의 경우에도 증상완화를 위한 생리식염수 비강 세척과 비강 스테로이드제를 중심으로 한 보존적 치료가 권장되고 있다. 그러나 실제 임상에서는 ARS 환자의 82%가 항생제를 처방받고 있으며, 1차 의료기관에서의 항생제 처방을 위한 내원 중 3.9%는 ARS, 7.1%는 CRS로 11%가 비부비동염과 관련된 것으로 나타났다4).
비강 점막을 통한 국소 제제는 비강의 넓은 표면적과 높은 혈류량으로 인해 효과가 빠르게 나타나고, 위장관의 초회 통과 대사작용(first-pass metabolism)을 피할 수 있어 생체 이용률이 높으며, 경구투여보다 빠른 효과를 기대할 수 있다29). 이러한 비강 외용제의 효용성과 비부비동염의 일차적인 치료로 비강 세척과 비강 스테로이드제가 권고되고 있다는 점을 고려하면 한방 비강 외용제가 남용되고 있는 항생제나 비강 스테로이드제를 대체할 수 있는 좋은 치료 대안이 될 수 있을 것으로 생각된다.
비부비동염의 한약 치료에 대한 문헌고찰과 메타분석 연구가 있었으나 대부분 경구 투여 방법을 대상으로 한 연구였으며23-5), 한약 외용제만을 대상으로하여 비부비동염에 대한 효과와 안전성을 분석한 연구는 없었다. 본 연구는 비부비동염의 한약 외용제 치료의 효과와 안전성을 체계적으로 평가함으로써 한약 외용제 치료에 대한 객관적 근거를 제공하고, 향후 이루어질 한약 비강 외용제에 대한 연구에 기초 자료를 제시하고자 한다.
Ⅱ. 방 법
문헌 검색은 출판 연도가 2005년 1월부터 2024년 10월까지인 문헌을 대상으로 하였다. 국외 데이터베이스(Database, DB)로는 PubMed, Cochrane Library, EMBASE, CNKI(China National Knowledge Infrastucture), CiNii를 이용하였고, 국내 DB로는 전통의학포털(Oriental medicine Advanced Searching Intergrated System, OASIS), 학술연구정보서비스(Research Information Sharing Service, RISS), 한국의학논문데이터베이스(Korean Medical database, KMBASE), 한국학술정보(Korean Studies Information Service System, KISS)를 이용하여 검색을 수행하였다.
연구 대상 관련 검색어로는 ‘sinusitis’, ‘rhinosinusitis’, ‘鼻渊’, ‘鼻窦炎’, ‘副腔炎’, ‘蓄脓症’, ‘부비동염’, ‘비부비동염’ 등을 사용하였고, 중재 관련 검색어로는 ‘Herbal Medicine’, ‘Chinese Traditional Medicine’, ‘Nasal administration’, Spray’, ‘中药’, ‘中医药’, ‘外用制剂’, ‘中药喷剂’, ‘外用药液’ 등을 사용하였다(Appendix 1).
출판 국가 및 사용된 언어와 상관없이 무작위 대조 임상연구(RCT)만을 대상으로 하였다. 증례보고, 비무작위 대조 임상연구, 후향적 차트 리뷰 및 동물실험 연구는 제외하였다.
중재는 비강 분무제, 비강 점비액, 비강 증기 흡입, 비강내 연고 등 제형에 상관없이 국소 한약 외용제인 경우로 하였다. 비교중재로는 무처치나 위약, 항생제, 국소 스테로이드제 등 양방 치료, 한약 외용제를 제외한 경구 한약 복용 등 제한을 두지 않았다.
전반적인 치료의 유효성을 평가하기 위해 치료 유효율(effective rate)을 사용하였고, 환자의 주관적인 증상 평가를 위해 부비동염 증상 점수(symptom score), 시각적 통증 척도(Visual Analogue Scale, VAS)를 사용하였다. 증상 심각도와 삶의 질 개선을 평가하기 위한 Sino-Nasal Outcome Test(SNOT) 설문조사와 객관적 평가를 위한 Lund-Kennedy score를 이용한 비내시경 점수, 비점막의 섬모 운동을 평가하는 Mucociliary transport time(MTT) 혹은 Mucociliary transport rate(MTR)을 사용하였다. 안전성 평가를 위해 이상 반응(adverse events)을 조사하였다.
검색된 문헌들은 모두 EndNote 21(Clarivate Analytics)로 반출하였다. 먼저 중복된 문헌을 제거하고, 제목과 초록을 읽고 확인하여 1차 배제 문헌을 선정하였다. 나머지 문헌의 원문을 확인하여 본 연구의 선정 기준에 맞지 않는 문헌을 2차 배제하였다. 2차 배제문헌과 배제이유는 부록에 수록하였다.
자료 추출 전 pilot test를 실시하여 자료추출 형식을 만들고 최종적으로 선정된 문헌에서 자료 추출을 수행하였다. 자료 추출 항목은 연구정보(저자이름, 발행연도, 연구설계), 연구대상(성별, 나이, 유병기간), 중재법, 비교중재법, 평가지표 및 결과, 이상반응을 포함하였다. 문헌 선택과 자료 추출은 두 명의 연구자(SSE, PHJ)가 독립적으로 수행하였고, 의견이 일치하지 않는 경우 두 연구자가 토론하여 결정하였다.
선정된 문헌의 비뚤림 위험 평가를 위해 Cochrane group의 Risk of bias(RoB) 도구를 사용하였다. 평가항목은 무작위 배정순서 생성(Random sequence generation), 배정순서 은폐(Allocation concealment), 연구 참여자와 연구자에 대한 눈가림(Blinding of participants and personnel), 결과평가에 대한 눈가림(Blinding of outcome assessment), 불충분한 결과자료(Incomplete outcome data), 선택적 보고(Selective reporting), 그 외 비뚤림(Other bias)의 7가지이며, 각 항목에 대해 비뚤림 위험이 ‘높음’(high risk), ‘낮음(low risk)’, ‘불확실(uncertain risk)’ 3가지로 평가하였다. 평가는 두 연구자(SSE, PHJ)가 독립적으로 수행하였다.
메타분석은 Cochrane RevMan 8.9.0을 사용하여 수행하였으며, 연구 대상, 중재 방법, 평가 도구가 충분히 동질하다고 판단되는 문헌을 대상으로 실시하였다. 평가 지표가 이분형 데이터인 경우 상대위험도(Risk Ratio, RR)를, 연속형 변수 데이터인 경우에는 평균차(mean difference, MD) 또는 표준화된 평균차(standardized mean difference, SMD)를 사용하여 효과 크기를 추정하였다. 95% 신뢰구간(Confidence Interval, CI)을 설정하였다.
이질성 검정은 카이제곱 검정과 Higgins의 I² 통계를 사용하였으며, p값이 0.1보다 작거나 I² 값이 50% 이상일 때 연구 간 이질성이 있다고 판단하였다. 이질성이 없는 경우 고정 효과 모형(fixed-effect model)을, 이질성이 있는 경우 변량 효과 모형(random-effects model)을 적용하여 요약 통계량을 결합하였다.
Ⅲ. 결 과
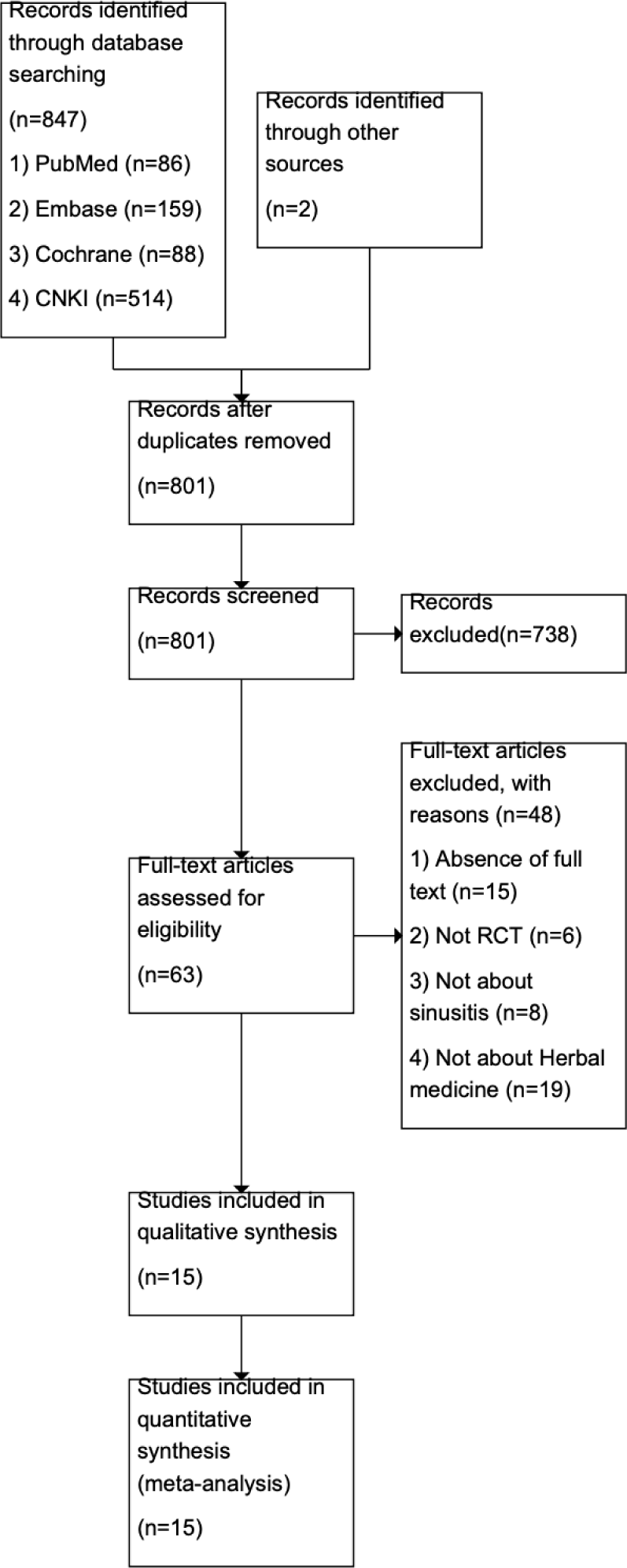
국내외 8개의 데이터베이스를 통해 문헌을 검색한 결과, PubMed에서 86편, EMBASE에서 159편, Cochrane Library에서 88편, CNKI에서 514편 등 총 847편의 문헌이 검색되었다. 이 외에도 논문의 참고문헌을 통해 추가로 2편의 문헌을 확보하였다. 중복 문헌을 제거한 후, 두 명의 연구자(SSE, PHJ)가 독립적으로 제목과 초록을 검토하여 1차 배제 문헌을 선정하였다. 1차 배제를 거친 후 남은 63편의 원문을 검토한 결과, 전문 확인이 불가능한 문헌(n=15), RCT가 아닌 문헌(n=6), 연구 대상이 비부비동염이 아닌 문헌(n=8), 중재가 한약 외용제가 아닌 문헌(n=19)을 제외하였다. 최종적으로 15편의 문헌이 분석 대상에 포함되었다(Fig. 1).
최종 선정된 15편의 연구 정보를 Table 1, 2에 요약하였다. 15편의 연구는 모두 중국에서 시행되었다. 출판 연도는 2005년 1편5), 2010년 2편12,13), 2011년 1편6), 2012년 1편14), 2013년 1편15), 2019년 2편7,16), 2021년 4편8,17-9), 2023년 3편9-11)이었다.
| First Author (Year) | Sample size(T/C); Sex(F/M); Age(Mean±SD yrs); Duration of disease |
Treatment group | Control group | Outcome Measures | Period | Adverse events |
|---|---|---|---|---|---|---|
| 马敏 (2005)5) | 73(38/35); 32/41; 45; 9-16d | 1.erythromycin (oral, 0.375g, tid) 2.Dibiling (nasal drop, tid) |
1.erythromycin (oral, 0.375g, tid) 2.furacilin-ephedrine mixture(nasal drop) |
1.Effective rate(%) 2.MTT(min) |
10d | NR |
| 纪小美 (2011)6) | 60(30/30); T: NR; 34.60±12.89; 4.4±1.99d C: NR; 35.27±14.41; 5±2.23d |
1.Phellodendron nasal drop(tid) plus C | 1.Biyuan tongqiao granule(oral, tid) 2.azithromycin (oral, qd) |
1.Effective rate(%) 2.Main symptom score 3.Secondary symptom score |
10d | Mild irritaion in the nose NR |
| 刘娇媚 (2019)7) | 66(33/33); T:25/8; 35.27±9.69; NR C: 20/13; 38.82±10.83; NR |
1.Cang er zi san modified (steam inhalation) plus C |
1.Cang er zi san modified(oral) | 1.VAS 2.SNOT-22 3.Lund-Kennedy 4.Symptom score |
14d | NR |
| 邵亮 (2021)8) | 90(47/47); T:18/29; 40.93±6.81; 15.99±2.90d C: 16/31; 41.74±6.55; 15.73±2.82d |
1.Shufengqingre decoction (nasal spray, bid) plus C |
1.nasal saline irrigation 2.1% ephedrine nasal drop 3.azithromycin (oral, 0.5g, qd) |
1.Effective rate 2.MTR 3.Symptom score 4.Improvement time |
2wk | NR |
| 袁艳红 (2023)9) | 144(72/72); T:35/37; 34.1±4.3; 7.7±1.1d C:33/39; 33.8±4.2; 7.6±1.2d |
1.cefuroxime (oral, 0.25g, bid) 2.Biyuan granule (oral, 0.2g, tid) 3.Bikangfu nasal tamponade(nasal administration, 5X a day) |
1.cefuroxime (oral, 0.25g, bid) 2.Biyuan granule (oral, 0.2g, tid) 3.mometasone furoate (nasal spray, qd) |
1.Effective rate 2.Symptom score 3.MCC(%), MTR(㎜/min) 4.SNOT-20 5.Lund-Kennedy 6.Levels of inflammatory factors in serum and nasal secretions |
7d | Headache: T(0), C(5) Nosebleed: T(0), C(2) Sore throat: T(0), C(2) Diarrhea: T(1), C(1) Burning sense of nose: T(0), C(1) Nasal ulcer: T(0), C(1) |
| 陈婕 (2023)10) | 61(31/30); T:11/20; 7.48; NR C:8.22; 7.53; NR |
1.Tongqiao Sanjie Recipe(ultrasonic nebulized inhalation, qd) | 1.mometasone furoate(nasal spray, qd) | 1.VAS 2.Symptom score |
5d | NR |
| 黄扬周 (2023)11) | 113(56/57); T:27/29; 7.72±1.71; 4.25±1.27d C:30/27; 6.29±0.89; 5.29±2.08d |
1.Cang er zi san (steam inhalation, qd) plus C | 1.amoxicillin (oral, bid) 2.budesonide (nasal spray, bid) |
1.Effective rate 2.VAS 3.MTT 4.Lund-Kennedy |
10d | NR |
Abbreviations: T: treatment group; C: control group; F: female; M: male; yrs: years; d: days; tid: three times a day; MTT: mucociliary transport time; NR: not reported; qd: every day; SNOT: sino-nasal outcome test; MTR: mucociliary transport rate; bid: two times a day; wk: week; MCC: mucociliary clearance
| First Author (Year) | Sample size(T/C); Sex(F/M); Age(Mean±SD yr); Duration of disease |
Treatment Group | Control Group | Outcome Measures | Period | Adverse Events |
|---|---|---|---|---|---|---|
| 杨丽 (2010)12) | 52(26/26); T:9/17; 38.65±10.881; NR C:8/18; 34.81±10.450; NR |
1.CHM (ultrasonic inhalation, tid) |
1.distilled water (ultrasonic inhalation, tid) |
1.VAS 2.MTT |
7d | No adverse events |
| 王爱民 (2010)13) | 210(70/70/70); N:76/134; 6.8; 4wk-3.5yr |
T1 : 1.Xoingdan Tongbi(nasal spray, bid) plus C T2: 1.Fluticasone propionate (nasal spray, bid) plus C |
1.pharmacotherapy (oral) | 1.Effective rate | 2wk | NR |
| 苏应东 (2012)14) | 496(250/246); N:215/281; 30; 1-22yr |
1.CHM (ultrasonic inhalation, bid) |
1.Fangzhi Biyan Pian (oral, tid) | 1.Effective rate | 10d | NR |
| 王刚 (2013)15) | 98(49/49); NR; 10.4±2.6; ≥3mon |
1.Ma yi bi yan spray(nasal spray, tid) plus C | 1.cefuroxime or roxithromycin | 1.Effective rate 2.VAS 3.SNOT-20 4.Lund-Kennedy |
20d | NR |
| 唐思晨 (2019)16) | 72(36/36); T:12/24; 35.5±10.4; 7.7±3.2mon C:15/21; 36.3±10.3; 7.8±2.9mon |
1.Longdan Xiegan Decoction (fumigation, bid) | 1.nomal saline (fumigation, bid) | 1.Effective rate 2.VAS 3.MTR |
28d | No adverse events |
| 吴紫陆 (2021)17) | 168(84/84); T:43/41; 8.28±1.76; 5.40±0.94mon C:39/45; 9.62±2.19; 5.21±1.13mon |
1.Bikangfu(nasal administration, qd) | 1.Tongqiao Biyan granules(oral, tid) 2.Sinupret® (oral, tid) |
1.Effective rate 2.VAS 3.Lund-Mackay 4.Symptom score 5.Levels of inflammatory factors in serum and nasal secretions |
NR | Mild rashes: T(0), C(2) |
| 毛新桐 (2021)18) | 60(30/30); T:13/17; 39.83±14.61; 2.30±1.99yr C:16/14; 38.60±12.92; 1.66±1.23yr |
1.Shenlingbaizhu Powder(oral, bid) 2.Shenlingbaizhu Powder(steam inhalation, bid) |
1.Shenlingbaizhu Powder(oral, bid) 2.water(steam inhalation, bid) |
1.Lund-Kennedy 2.Symptom score |
NR | NR |
| 艾斌 (2021)19) | 220(110/110); T:54/56; 39.15±1.46; NR C:55/55; 39.57±1.37; NR |
1.Cang er zi san modified (ultrasonic inhalation, qd) |
1.budesonide (nasal spray, bid) 2.roxithromycin (oral, bid) |
1.Effective rate | 4wk | NR |
연구 대상자는 총 1,983명이었으며, 이 중 소아를 대상으로 한 연구는 5편10,11,13,15,17), 성인을 대상으로 한 연구는 6편7,8,9,12,18,19), 전체 연령을 대상으로 한 연구는 4편5,6,14,16)이었다. ARS를 대상으로 한 연구는 7편5-11), CRS를 대상으로 한 연구는 8편12-9)이었다. 대상자 선정 기준으로 변증을 시행한 연구는 총 7편이었으며, 이 중 5편은 肺經風熱7,8,10-2), 1편은 膽鬱痰擾16), 1편은 脾氣虛弱18)으로 변증된 환자를 대상으로 하였다.
치료 기간은 ARS의 경우 1주 미만이 1편10), 1주 이상 2주 미만이 5편5,6,9,11), 2주가 1편7,8)이었고, CRS는 1주 이상 2주 미만이 2편12,14), 2주 이상 3주 미만이 2편13,15), 4주가 2편16,19)이었으며 치료 기간이 명시되지 않은 논문이 2편17,18)이었다.
중재로 한약 외용제만을 사용한 연구는 6편10,12,14,16,18,19), 한약 외용제와 항생제를 함께 사용한 연구 2편5,15), 한약 외용제와 한약 복용을 함께 사용한 연구 2편7,17), 한약 외용제, 항생제, 한약 복용을 함께 사용한 연구가 2편6,9)이었다. 이외에도 한약 외용제에 더해 항생제와 비강세척, 항생제와 비강 스테로이드제를 사용한 연구가 있었다.
중재로 사용된 한약 외용제의 적용 방법과 종류 및 처방 구성은 Table 3에 정리하였다. 연구에서 한약 외용제는 초음파 분무 흡입 4편10,12,14,19), 스프레이 3편8,13,15), 증기 흡입 3편7,11,18), 비강용액 2편5,6), 연고 2편9,17), 훈증 1편16)으로 다양한 제형으로 사용되었다.
단일 약물을 사용한 연구는 1편6)이며, 나머지 연구는 2가지 이상의 약물로 구성된 한약을 외용제로 사용하였다. 특히, 蒼耳子散을 기본으로 약물을 가감(加減)하여 사용한 연구가 4편5,7,11,19)으로 가장 많았으며, 나머지 연구에서는 변증에 따라 消風淸熱方, 蔘笭白朮散 등을 사용하거나 휘발성 오일을 포함한 약물로 구성된 처방을 활용하는 등 다양한 구성 방식을 보였다.
중재에 사용된 약물의 빈도 분석 결과(Table 4), 辛荑가 12회로 가장 많이 사용되었으며, 蒼耳子와 白芷가 각각 9회, 薄荷가 8회로 그 뒤를 이었다.
비교 중재로 단일요법을 시행한 연구는 6편7,10,12,14-6)이었고, 두 가지 이상의 복합요법을 시행한 연구는 9편이었다. 비교 중재 중 가장 많이 사용된 것은 항생제였다. 사용된 경구 항생제로는 Erythromycin5), Azithromycin6,8), Roxythromycin15,19), Cefuroxime9,15), Amoxicillin11)이 포함되었다. 이 중 Erythromycin을 포함한 마크로라이드계 항생제는 4편5,6,8,15,19)의 연구에서 사용되어 항생제 비교 중재 중 가장 많았다. 항생제를 사용한 7편5,6,8,9,11,15,19)의 연구 중 5편5,6,8,9,11)은 ARS을 대상으로 하였다. 다음으로 많이 사용된 비교중재는 4편9,10,11,19)의 연구에서 사용된 비강 스테로이드 분무제로, Mometasone furoate9,10)와 Budesonide11,19)가 각각 2편에서 사용되었다. 이외에도 한약 경구 복용, 생리식염수 비강 세척, 물 증기 흡입 등이 비교 중재로 사용되었다.
10편의 연구에서는 치료 유효율(Effective rate)을 평가 도구로 사용하였으며, 이 중 5편6,8,11,16,17)은 치료 효과를 치유(痊愈), 현효(顯效), 유효(有效), 무효(無效)의 4단계로, 나머지 5편5,9,13,14,19)은 현효, 유효, 무효의 3단계로 구분하여 평가하였다. 전체 대상자 중 유효 이상의 치료 효과를 보인 비율을 치료 유효율로 정의하였다. 주관적인 증상 정도 평가는 7편7,10,11,12,15-7)에서 시각적 통증 척도(Visual Analogue Scale, VAS)를, 6편6,8,9,10,17,18)에서 코막힘, 비강 분비물, 두통, 후각 저하 등 증상별 점수를 통해 이루어졌다. 또한, 5편9,11,15,17,18)의 연구에서는 비내시경을 통해 폴립, 분비물, 부종, 상처, 딱지 등의 비강 내 시각적 병리 상태를 평가하기 위해 Lund-Kennedy score를 사용하였다. 6편5,8,9,11,12,16)에서 비강의 점액 섬모운동을 평가하는 도구인 Mucociliary transport time(MTT), Mucociliary transport rate(MTR), Mucociliary clearance rate(MCR)가 활용되었으며, 비부비동염 환자의 삶의 질을 평가하기 위해 Sino-Nasal Outcome Test(SNOT)-20과 SNOT-22가 3편7,9,15)의 연구에서 사용되었다. 2편9,17)의 연구에서는 혈청과 비분비물 내 염증성 인자를 측정하기 위한 실험실 검사가 이루어졌다.
ARS를 대상으로 한 연구 중 항생제와 한약 외용제의 병용과 항생제와 양약 외용제의 병용을 비교한 2편5,9)의 연구에서 치료 유효율과 MTT에 대해 각각 상대위험도와 평균차를 사용하여 효과 크기를 산출하였다(Fig. 2, 3). 치료군은 110명, 대조군은 107명으로 구성되었으며, 치료 유효율은 치료군에서 대조군보다 유의하게 높은 것으로 나타났다(p=0.0002). MTT는 치료군에서 더 짧게 나타났으나, 통계적으로 유의미한 차이는 없었다(p=0.15).
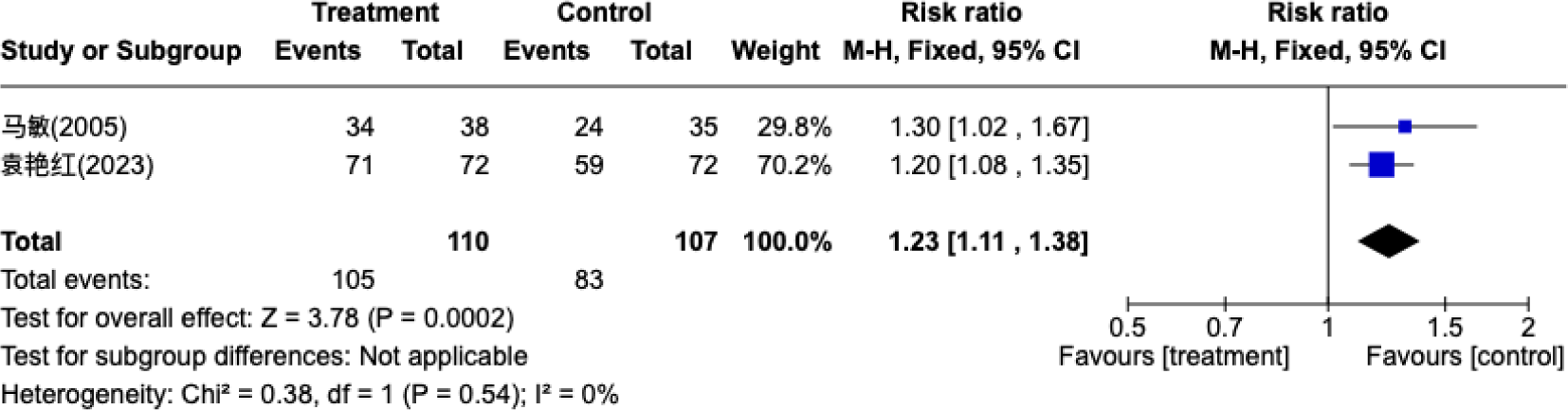
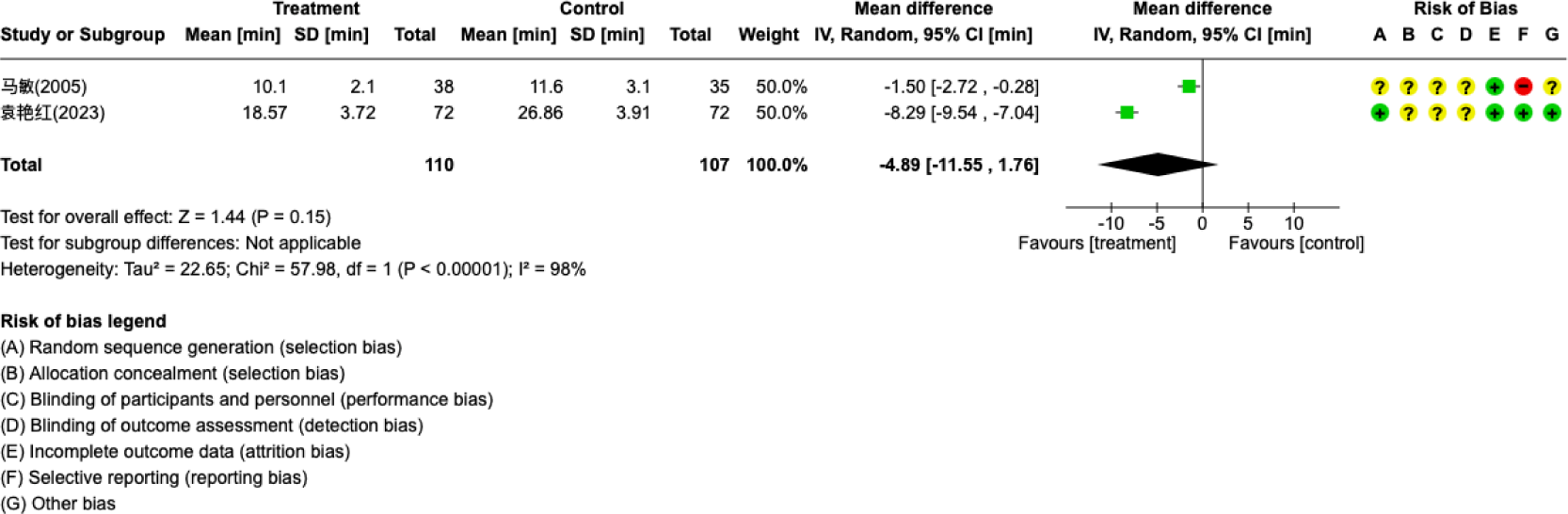
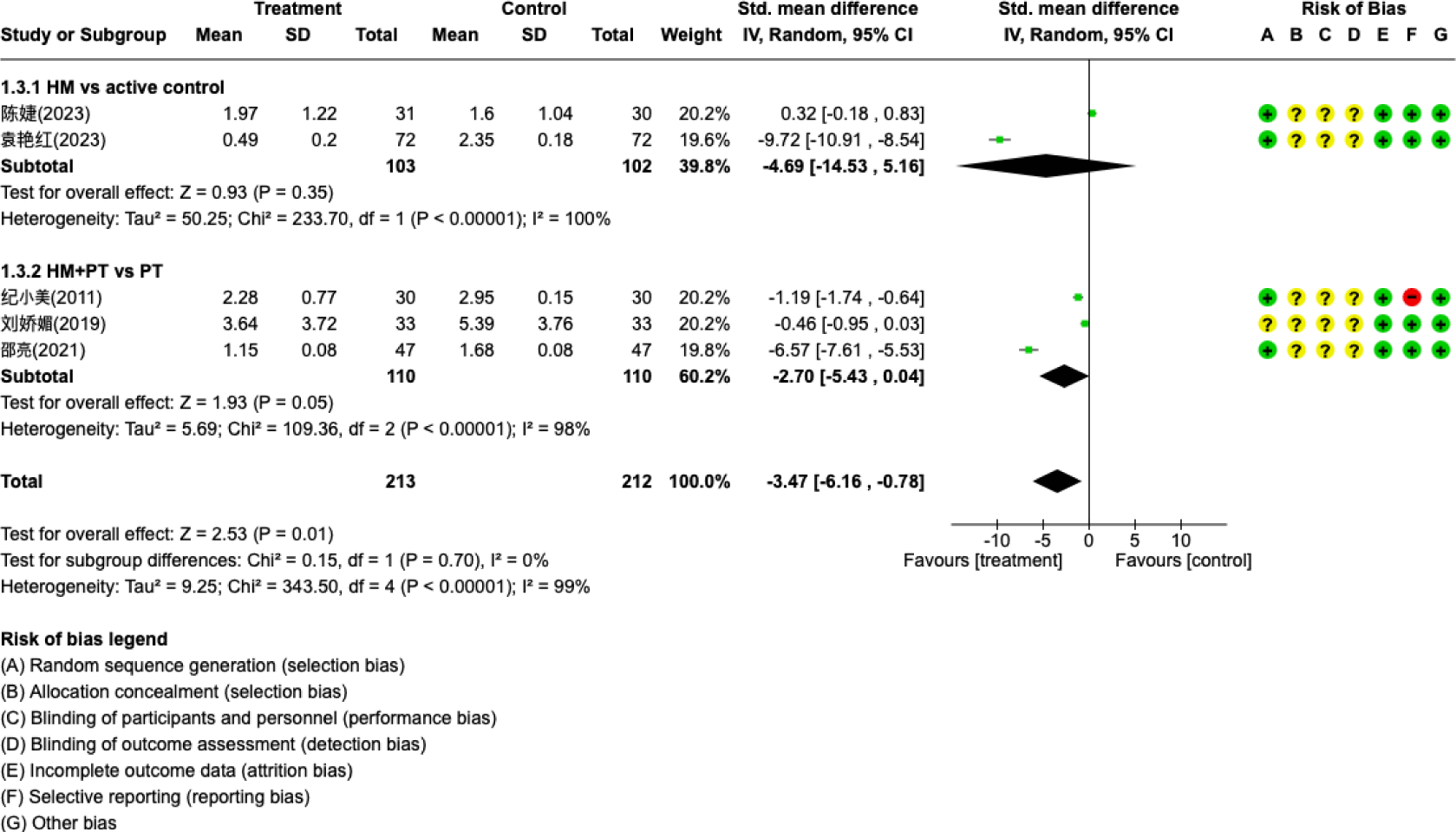
비부비동염의 증상 점수는 표준화된 평균차를 통해 효과 크기를 산출하고, 중재군별로 하위 그룹 분석을 실시하였다(Fig. 4). 항생제와 한약 외용제의 병용과 항생제와 비강 스테로이드제인 Mometasone furoate의 병용을 비교한 연구9)와 한약 외용제와 Mometasone furoate를 단독 비교한 연구10)에서는 치료군과 대조군 사이에 증상 점수의 유의미한 차이가 나타나지 않았다(p=0.35). 또한, 한약 외용제와 약물치료(Pharmacotherapy) 병용군과 약물치료 단독군을 비교한 3편6-8)의 연구에서도 유의미한 차이는 없었다(p=0.05). 치료군은 총 213명, 대조군은 212명으로 구성되었고, 종합 분석 결과 치료군에서 유의하게 증상 점수가 낮았으나(p=0.01), 연구 간 이질성이 높게 나타났다(p<0.00001, I²=99%).
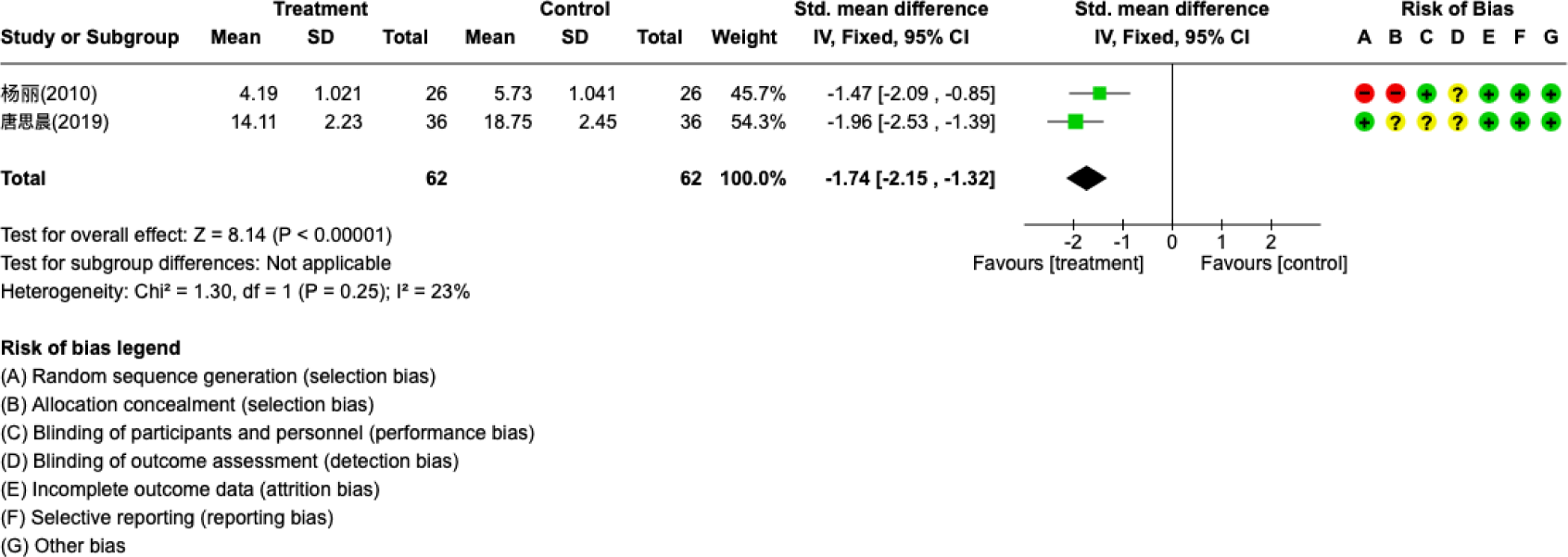
CRS를 대상으로 한 연구 중 한약 외용제와 증류수 분무 또는 생리식염수 증기 흡입을 비교한 2편12,16)의 연구에서 VAS의 효과 크기를 평균차로 산출하였다(Fig. 5). 치료군과 대조군은 각각 62명으로, 치료군에서 유의하게 VAS 점수가 낮은 것으로 나타났다(p<0.00001)
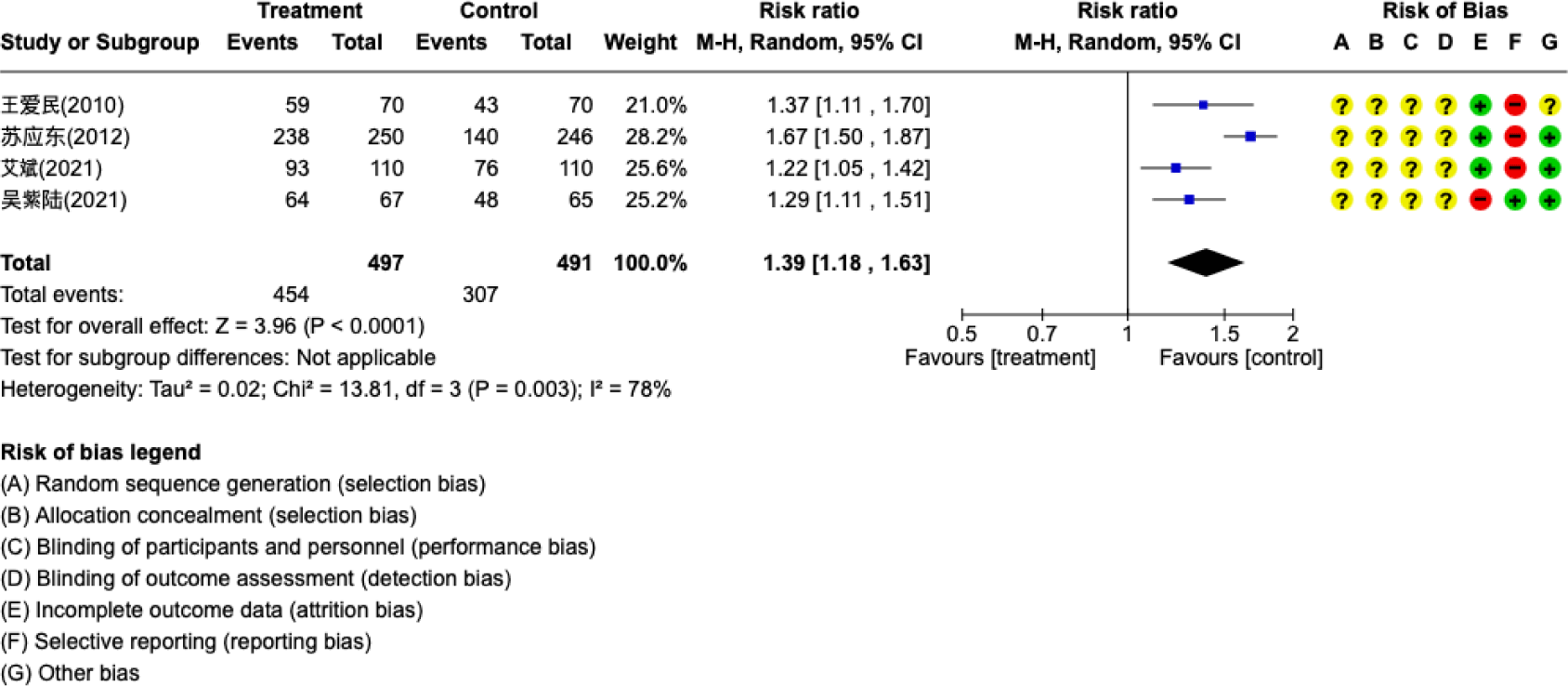
한약 외용제와 약물치료를 비교한 4편13,14,17,19)의 연구에서는 치료 유효율을 상대위험도(RR)로 산출하였다(Fig. 6). 치료군은 497명, 대조군은 491명으로, 치료군에서 유의하게 높은 치료 유효율이 관찰되었다(p<0.0001).
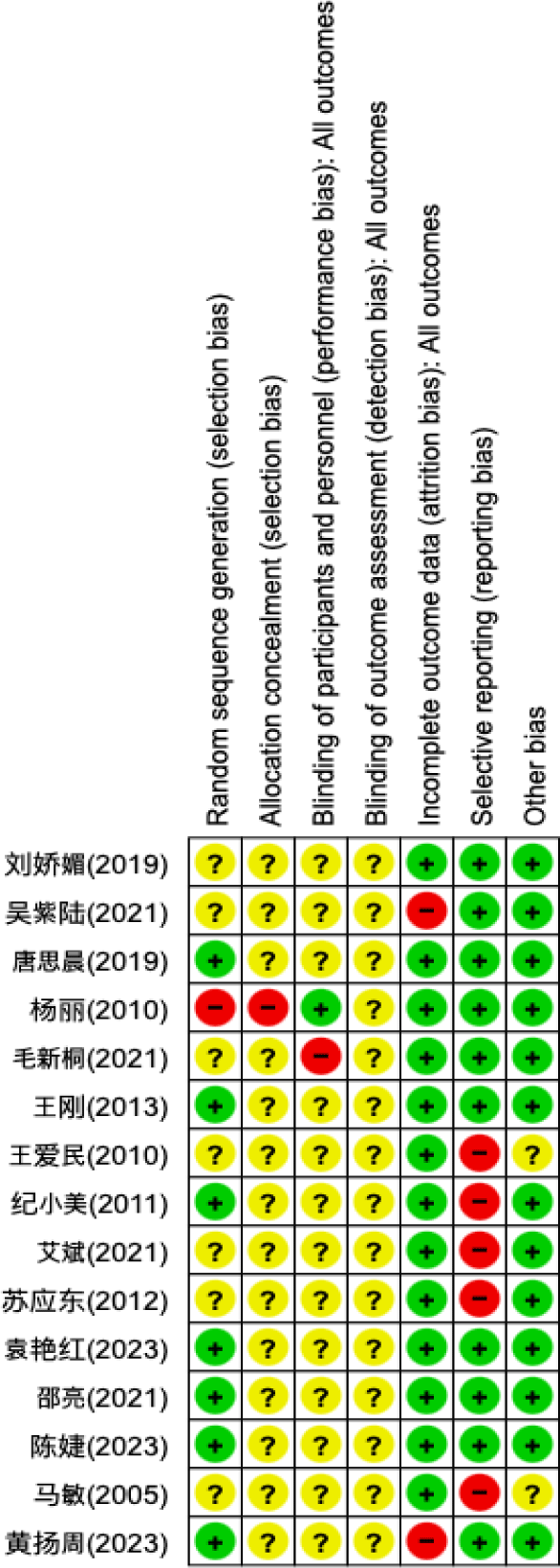
본 연구에 선정된 15편의 연구를 Cochrane group의 RoB 도구를 이용하여 비뚤림 위험을 평가하였다(Fig. 8, 9). 무작위 배정순서 생성(Random Sequence generation) 항목에서 난수표 혹은 컴퓨터를 통한 난수 생성을 통해 배정순서를 생성한 7편6,8-11,15,16)의 연구는 ‘낮음’으로 평가하였고, 진료 번호 순으로 배정한 1편12)의 연구는 ‘높음’으로 평가하였다. 나머지 7편5,7,13,14,16-9)의 연구는 무작위 배정에 대한 언급은 있으나 배정순서 방법에 대한 구체적 언급이 없어 ‘불확실’로 평가하였다. 배정순서 은폐(Allocation concealment) 항목에서 진료 순서에 따라 배정하여 배정순서를 은폐하지 않은 1편12)의 연구는 ‘높음’으로 평가하고 나머지 14편의 연구는 모두 구체적인 기술이 없어 ‘불확실’로 평가하였다. 연구 참여자, 연구자에 대한 눈가림(Blinding of participants and personnel) 항목에서 이중 맹검을 시행한 1편12)의 연구는 ‘낮음’으로, 단일 맹검을 시행한 1편18)의 연구는 ‘높음’으로 평가하였고, 눈가림에 대한 언급이 없는 나머지 13편의 연구는 ‘불확실’로 평가하였다. 결과평가에 대한 눈가림(Blinding of outcome assesment) 항목은 모든 연구에서 언급되지 않아 ‘불확실’로 평가하였다. 불충분한 결과자료(Incomplete outcome data) 항목에서 吴紫陆17)의 연구는 결측치가 중재군간에 유사하게 발생했고, 탈락 이유를 명시했으나 탈락율이 20% 이상임에도 Intention to treat(ITT) 분석을 시행하지 않아 ‘높음’으로 평가하였다. 黄扬周11)의 연구는 탈락 이유를 명시하지 않고 탈락율이 5% 이상이었으며, ITT 분석을 시행하지 않아 ‘높음’으로 평가하였다. 이외의 12편의 연구에서는 모두 결측치가 없어 ‘낮음’으로 평가하였다. 선택적 보고(Selective reporting) 항목에서 马敏5)의 연구는 중재군의 치료 전 비점막 섬모 수송 속도에 대한 결과를 보고하지 않았고, 纪小美6)의 연구는 부비동염 증상에 대한 효과 평가 기준을 제시하였으나 결과를 보고하지 않아 ‘높음’으로 평가하였다. 王爱民13)의 연구는 부비동염 증상점수나 평가점수에 대한 보고 없이 치료 유효율에 대해서만 보고하였고, 艾斌19)의 연구도 치료 유효율의 판단근거로 제시한 증상점수와 CT 결과에 대한 구체적인 보고 없이 치료 유효율에 대해서만 보고하여 ‘높음’으로 평가하였다. 그 외 비뚤림(Other bias) 항목에서 중재군의 기저상태에 대한 통계적 유의성에 대한 언급이 없는 2편6,13)의 연구는 ‘불확실’로 평가하고, 나머지 연구는 추가 비뚤림에 대한 가능성이 없는 것으로 보여 ‘낮음’으로 평가하였다.
10편의 연구에서는 이상사례에 대해 별도로 보고하 지 않았다. 이상사례를 보고한 5편의 연구 중 1편12)에서는 치료군과 대조군 모두에서 이상사례가 발생하지 않았다. 일부 연구에서 경미한 비강 내 불편감이 나타났다고 보고되었으나6), 어느 중재에서 몇 건이 발생했는지에 대한 구체적인 언급은 없었다. 한약 내복을 비교 중재로 한 대조군에서는 경미한 피부 발진이 2건 발생했다17). 袁艳红9)의 연구에서는 대조군에서 두통 5건, 코피 2건, 인후 불편감 2건, 설사 1건, 비강 작열감 1건, 비궤양 1건이 발생했으며, 치료군에서는 설사 1건이 보고되었다.
Ⅳ. 고 찰
비부비동염의 유병률은 국가별로 차이가 있지만, 2012년 미국 국민 건강조사에 따르면 미국 인구의 약 12%가 비부비동염을 진단받았으며20), 국내에서 증상과 비강 내시경 소견을 기반으로 추정한 CRS의 유병률은 8.4%로 보고되었다21). 건강보험심사평가원 보건의료빅데이터개방시스템에 따르면 ARS는 2023년 외래 다빈도 질환 17위였으며, COVID-19의 영향이 있었던 2020년부터 2022년을 제외하면 2010년 이후로 꾸준히 연간 약 400만명이 진료받고 있다22). 이처럼 높은 유병률을 보이는 비부비동염은 환자에게 큰 불편과 삶의 질 저하를 초래하며, 지속적인 치료와 관리가 필요한 만성질환이다.
최근 비부비동염의 한약 치료에 대한 연구가 활발히 이루어지고 있다. CRS를 대상으로 한 메타분석 연구에서 일반적인 치료와 한약을 병용했을 때 비교적 효과적이며 안전하다는 결과가 보고되었으며23), 비부비동염 전체를 대상으로 한 메타분석 연구에서는 蒼耳子散, 龍膽瀉肝湯 등이 비부비동염 증상 개선에 유의한 효과가 있음을 보고하였다24). 국내의 한 연구에서도 한약 치료가 통계적으로 유의한 효과가 있으며 급성 바이러스성 비부비동염과 비용종을 동반하지 않는 CRS에서 기존의 서양의학적 치료와 비슷하거나 뛰어난 치료 효과를 나타내는 것으로 보고되었다25). 이외에도 비용종을 동반한 부비동염에서 한의학적 치료만으로 비용종이 소실된 증례26), 소아 CRS에 대한 후향적 연구27), CRS로 인한 후각 장애의 한의학적 치료 증례28) 등 다양한 임상적 연구도 이루어지고 있다. 그러나 지금까지의 한약 치료에 대한 연구는 경구 투여를 중심으로 하여 한약 외용제에 대한 연구는 부족한 실정이다.
따라서 비부비동염의 한약 외용제에 대한 효과를 고찰하고 임상적 활용에 대한 근거를 마련하고자 본 연구에서는 국내 ․ 외의 데이터베이스를 통해 비부비동염 환자를 대상으로 한약 외용제의 효과를 연구한 RCT 15편을 선정하여 체계적 문헌고찰과 메타분석을 시행하였다.
15편의 연구는 모두 중국에서 시행되었으며 연구 대상자는 ARS와 CRS를 모두 포함하였다. 치료군에 사용된 한약 외용제의 제형은 초음파 분무 흡입, 스프레이, 증기 흡입, 비강 용액, 연고 등으로 다양했으며, 사용된 한약은 蒼耳子散이 4편으로 가장 많았다. 구성약물 분석 결과 가장 많이 사용된 4가지 약물 또한 蒼耳子散의 구성 약재인 辛夷, 蒼耳子, 白芷, 薄荷였다. 蒼耳子散은 《濟生方》에 “治鼻流濁涕不止”라 하여 鼻淵에 쓰는 처방으로 수록되었다. 蒼耳子와 辛夷는 散風寒·通鼻竅, 白芷는 解表散寒·祛風通竅, 薄荷는 疏散風熱·淸利頭目 효능이 있다. 본 약물들은 대부분 방향성 물질을 포함하고 辛味를 가지고 있어 발산과 순환을 촉진한다.
치료 효과의 평가에는 다양한 도구가 사용되었다. 치료 유효율은 연구에 따라 치유, 현효, 유효, 무효의 4단계로 혹은 현효, 유효, 무효의 3단계로 구분하여 전체 환자 중 유효 이상의 치료 효과를 보인 환자의 수로 평가하였다. 주관적 평가도구로 VAS와 증상 점수, SNOT가 활용되었다. VAS는 증상으로 인한 불편감의 정도를 0점(통증 없음)부터 10점(가장 심한 통증)까지 평가하였다. 증상 점수는 연구에 따라 코막힘, 콧물, 후비루, 안면통증 등 각 증상에 따른 점수를 평가하였고, 메타분석 시에는 증상별 점수의 평균값을 사용하였다. SNOT는 6점 리커트 척도(Likert scale)를 사용하여 비부비동염의 22가지 증상 심각도를 평가하여 환자의 삶의 질 평가에 초점을 맞춘 설문지이다. 객관적 지표로는 MTT와 Lund-Kennedy 점수가 활용되었으며, 이는 비강 점막의 기능과 병리적 변화를 객관적으로 평가하는 데 유용한 도구이다. 비강의 점액 섬모운동은 흡입된 병원균과 잔여물을 제거하는 중요한 역할을 하지만, 병리적 상황에서는 이 기능이 손상될 수 있다. 따라서 MTT를 사용하여 비부비동염 환자에서 비강 점액 섬모운동 기능을 정량적으로 측정하여 점막의 기능적 상태를 평가할 수 있다30,31). Lund-Kennedy 점수는 내시경을 통해 비강 내 폴립, 분비물, 부종 등 병변의 심각성을 직관적으로 평가할 수 있는 효과적인 도구이다32). 실험실 검사는 혈청과 비분비물에서 염증성 인자인 Leukotriene C4 (LTC4), Interleukin-17(IL-17), Prostaglandin D2 (PGD2)와 염증관련 단백질인 Eosinophil Cationic Protein(ECP), IgE를 측정하였다. 袁艳红9)의 연구에서는 Aquaporin-3(AQP-3), Substance P, Neurokinin A(NKA), Neuropeptide Y(NPY)를 추가로 측정하였다.
ARS에 대한 연구 7편 중 3편은 한약 외용제와 양약 외용제의 효과를 비교하였고, 그 중 2편9,10)은 비강 스테로이드제인 Mometasone furoate였다. Mometasone furoate는 알레르기 비염, 비부비동염과 같은 비강 질환에 사용되는 비강 질환 치료제로 ARS와 CRS에서 증상 완화를 위한 1차 치료제로 권고되고 있다4). 다른 1편5)에 사용된 양약 외용제는 해당 연구기관에서 직접 제조한 것으로 에페드린(ephedrine)과 항생제를 포함한 비강용액이었다. 马敏5)와 袁艳红9)의 연구에서 한약 외용제는 양약 외용제와 비교하여 치료 유효율은 유의하게 높았으나 MTT에는 통계적으로 유의한 차이가 없었다. 袁艳红9)와 陈婕10)의 연구에서 한약 외용제의 증상 점수는 Mometasone furoate와 비교했을 때 유의한 차이가 없는 것으로 나타났다. 나머지 4편은 한약 외용제와 약물치료 병용군과 약물치료의 효과를 비교하였다. 약물치료에는 항생제 혹은 한약이 사용되었고, 邵亮8)의 연구에서는 생리식염수 비강세척을, 黄扬周11)의 연구에서는 Budesonide 스프레이도 추가로 시행하였다. 4편 중 증상 점수를 결과 평가도구로 사용한 3편의 연구를 종합했을 때, 치료군과 대조군 간 부비동염 증상 점수의 유의한 차이는 없었다. ARS에 대한 연구 중 증상 점수를 비교한 5편의 연구를 모두 종합한 결과 치료군에서 유의하게 낮았으나 연구간 이질성이 높아 신뢰도는 높지 않을 것으로 생각된다.
CRS를 대상으로 한 8편의 연구 중 3편은 한약 외용제와 증류수 분무12) 혹은 생리식염수 증기16) 혹은 물 증기 흡입18)을 비교하였다. 이 중에서 VAS 점수를 평가지표로 사용한 2편12,16)의 연구를 분석한 결과 치료군에서 유의하게 점수가 낮아 한약 외용제의 효과를 확인할 수 있었다. 다른 4편의 연구는 한약 외용제와 한약 복용14,17), 또는 비강 스테로이드제13) 또는 비강 스테로이드제와 항생제의 병용치료19)를 비교한 연구였다. 치료 유효율을 종합했을 때 치료군에서 유의하게 높은 것으로 관찰되었으나 이질성이 높았다. 나머지 1편15)의 연구는 한약 외용제와 항생제 병용치료와 항생제 치료를 비교한 연구로 코막힘 VAS 점수와 Lund-Kennedy 점수에서 치료군보다 유의하게 낮은 것으로 보고되었다.
이상의 결과를 종합해보면, ARS에서 한약 외용제는 비강의 섬모운동과 주관적 증상의 완화에 있어 양약 외용제와 비슷한 정도의 효과를 가지며, 치료율은 조금 더 높았다. 한약 외용제와 약물치료 병용군과 약물치료군을 비교한 연구들은 연구간 중재와 비교중재 방법이 완전히 일치되지 않고 다양했으며, 표본의 크기가 작아 이질성이 발생한 것으로 보인다. CRS의 치료에 있어서는 한약 외용제를 사용하는 것이 사용하지 않는 것보다 주관적인 불편감 개선에 효과적인 것으로 나타났다. 한약 외용제와 일반적인 치료의 비교에 포함된 연구들은 중재와 비교중재가 다양하고, 표본의 크기가 작았으며, 연구대상이 소아와 성인으로 나뉘는 등의 연구의 방법론적 다양성으로 인해 이질성이 높게 나타난 것으로 생각된다. 임상적으로는 한약 외용제를 비강 스테로이드제의 대용으로 사용하거나 일반적인 치료에 더하여 증상 완화 혹은 치료 목적으로 활용해볼 수 있을 것이다.
본 연구의 한계점은 다음과 같다. 한약 외용제에 대한 RCT 연구의 수가 상대적으로 부족하며 포함된 연구들 간에 비교 중재가 다양하게 사용되었다. 평가 도구의 종류 역시 일관되지 않았으며, 표준화된 평가 도구 이외에 치료 유효율이나 증상 점수와 같은 도구는 평가 척도가 연구별로 상이하여 메타분석을 위한 데이터 합성에 어려움이 있었다. 이러한 한계점으로 인해 연구 간 이질성이 높아지고 한약 외용제의 치료 효과에 대해 유의한 하나의 결론을 도출할 수 없었다. 또한, 대부분의 문헌에서 배정순서 은폐, 연구자에 대한 눈가림, 결과평가에 대한 눈가림에 대해 언급하지 않아 선택 비뚤림, 실행 비뚤림, 결과 확인 비뚤림 위험이 높을 가능성이 있다. 안전성의 경우 한약 외용제로 나타난 이상반응은 경미하거나 없는 것으로 보고되었으나, 포함된 15편 중 10편의 연구에서 이상반응에 대한 보고가 이루어지지 않아 한약 외용제의 안전성을 종합적으로 평가하기에는 제한이 있었다.
본 연구에서는 비부비동염을 연구 대상으로 하여 ARS와 CRS로 나누어 분석하였으나 향후 연구가 누적되면 비부비동염의 여러 분류를 별개의 주제로 분석하여 치료의 근거를 더 높일 수 있을 것이라 사료된다. 또한 향후의 연구에서는 보다 객관적이고 표준화된 평가 방법을 활용하고, 비뚤림 위험을 줄이는 연구설계를 통해 한약 외용제의 치료 효과에 대한 보다 수준 높은 근거를 확보하기를 기대한다.
한약 외용제의 활용 근거를 마련하고 향후 연구를 위한 기초를 제공하기 위해 체계적 문헌고찰을 시행하였다. 본 연구는 한약 외용제를 비강 스테로이드제의 대안으로 사용하거나 기존의 일반적인 치료에 보조적으로 사용하여 증상 완화와 치료 목적으로 활용할 수 있는 가능성을 제시하였다는 데 의의가 있다.
Ⅴ. 결 론
본 연구는 2005년 1월부터 2024년 10월까지 보고된 비부비동염과 한약 외용제에 대한 RCT 연구 15편을 분석한 결과 다음과 같은 결론을 얻었다.
연구는 모두 중국에서 시행되었고, 1,983명의 환자를 대상으로 하였다. 급성 비부비동염에 대한 연구 7편, 만성 비부비동염에 대한 연구가 8편이었다.
중재로 사용된 한약 외용제는 비강 분무제, 점비액, 증기 흡입, 비강내 연고 등이 사용되었고 처방으로는 蒼耳子散이 가장 많았으며 약물로는 辛夷, 蒼耳子, 白芷, 薄荷가 다용되었다. 비교중재로는 비강 스테로이드제, 항생제, 한약 복용, 생리식염수 비강 세척 등이 사용되었다.
평가 도구로 지료 유효율, 증상 점수, VAS, SNOT-20, SNOT-22, Lund-Kennedy score, MTT, MTR 등이 사용되었고 안전성 평가를 위해 이상 반응 여부를 조사하였다.
메타 분석 결과 급성 비부비동염의 치료로 한약 외용제가 비강의 섬모운동과 주관적 증상 완화에 있어 양약 외용제와 비슷한 정도의 효과를 가지며, 치료 유효율은 유의하게 높았다. 한약 외용제와 약물치료 병용과 약물치료를 비교한 결과는 이질성이 높았다. 만성 비부비동염의 치료에서는 한약 외용제의 사용이 주관적 불편감 개선에 유의성이 있었다. 한약 외용제와 일반적인 치료의 비교에서는 연구간 이질성이 높았다.
대부분의 문헌에서 배정순서 은폐, 연구자에 대한 눈가림, 결과평가에 대한 눈가림에 대해 언급하지 않아 선택 비뚤림, 실행 비뚤림, 결과 확인 비뚤림 위험이 높을 가능성이 있다.