Ⅰ. 서 론
아토피피부염은 영유아기와 소아기에 주로 발생하는 극심한 소양감을 동반한 만성 염증성 피부질환으로, 전세계적으로 10-20%의 소아에서 발생하는 소아의 가장 흔한 만성 피부질환이다1,2). 일반적으로 청소년기 이전에 완화되지만 호전과 악화를 반복하며 만성화되어 성인기까지 이행되기도 하는데 국내 유병률은 10세 미만과 10세 이상에서 각각 9.5%, 1.2%로 보고된 바 있다3).
중증 아토피피부염 환자는 이환기간이 길어지고 재발이 잦아지면서 삶의 질이 저하되고 스트레스, 불안 등의 정신건강 장애의 유병률 또한 높아진다4). 이로 인한 환자들의 신체적, 사회경제적 손실은 상당하며, 이에 장기간의 질환 관리에 대한 의료 수요가 늘어나고 있다5).
현재 아토피피부염의 치료는 항원에 대한 회피와 보습제 사용을 통한 보존적 치료와 더불어 국소 스테로이드제 및 국소 칼시뉴린 억제제를 이용한 급성기의 해소와 증상 완화를 주로 하게 된다. 중증도가 높은 경우 전신 스테로이드 또는 면역억제제 투여까지 이뤄지는데6), 장기간 사용 시 표피 및 진피조직의 위축과 약화, 모세혈관확장, 자색반, 골밀도 감소, 백내장, 고혈압 등의 부작용을 유발할 수 있고 내성의 이유로 반복 사용이 어려운 단점이 있다7).
이에 따라 아토피피부염에 대한 한방치료의 수요가 꾸준히 늘고 있으며8), 한약9), 외용제10), 침11) 등의 한방치료의 효과와 안전성에 대한 연구도 활발히 이루어지고 있다. 또한 항원회피, 보습, 수면, 목욕 등 생활관리가 비교적 중요한 질환의 특성 상 한방병원 입원치료를 할 경우 한방치료와 함께 24시간 생활관리, 소파습관 교정 및 보습제 도포 교육을 통해 약 2주 내외의 재원 기간 동안 급성기 증상을 해소하고 증상의 완화를 기대할 수 있다. 이에 대해 중증 아토피피부염 환자 37례의 한방병원 입원치료의 효과에 대해 보고한 연구12), 한방병원에서 입원치료 중에 한약과 항히스타민제를 병용하였을 때의 안전성 및 유효성에 대한 연구 등이 발표된 바 있다13).
저자들은 임상에서 중증의 아토피피부염 환자의 단기 입원치료가 현저한 증상 호전을 가져오기도 하지만 일부 환자에서 기대치만큼 호전되지 않는 경우를 관찰하였다. 이에 본 연구에서는 후향적 차트리뷰를 통해 호전군과 비호전군의 중증도, 감염합병증 동반 여부, 혈청 총 IgE, 호산구 수, 순응도 등의 항목을 분석하여 호전도와 관련된 예후인자를 탐색하고자하였다.
Ⅱ. 대상 및 방법
2015년 11월부터 2018년 7월까지 강동경희대학교병원 한방안이비인후피부과에 내원하여 아토피피부염으로 진단 하에 입원치료를 받은 환자 62례를 대상으로 하였다. 입원 중에 집중적인 한방치료를 시행한 환자를 포함시키기 위해 재원기간이 7일 미만인 경우는 제외하였으며, 경증~중등증의 아토피피부염 환자는 objective SCORing of Atopic Dermatitis (oSCORAD) 점수의 변화 폭이 중증 환자보다 적어 실제 호전도가 축소되어 반영되므로 40점 이상인 중증 환자만을 대상으로 하였다. 아토피피부염은 Hanifin과 Rajka14)가 제시한 기준에 의해 진단하였고 총 39례를 대상으로 의무기록조사를 통해 후향적으로 분석하였다(Fig. 1).
입원 치료의 효과를 평가하기 위하여 아토피피부염의 중증도 평가도구인 objective SCORing Atopic Dernatitis index (OSI)를 기준으로 변화량을 계산하였다. OSI는 SCORAD index15)의 평가 항목인 피부 병변의 범위, 병변의 중증도, 주관적 증상 중에서 주관적 증상을 제외한 평가방법으로 피부 병변의 범위와 6개의 임상 증상(홍반, 부종/구진, 삼출/가피, 찰상, 태선화, 건조)의 중증도를 평가하여 합산한 것이다. 총점은 83점이며 이에 따라 중증도를 분류한다(경증<15, 중등증 15–40, 중증>40)15).
OSI 변화량은 퇴원 시 OSI에서 입원 시 OSI를 뺀 값으로 정의하였으며, OSI 변화량에 따른 호전 여부를 판정하는 선행연구가 없기에 연구진의 임상적 판단에 따라 임계값을 정하였다. 한방안이비인후피부과 전문의로서 20년 이상의 진료 경험이 있는 한의사가 단기 입원치료의 목표를 이루지 못한 치료 결과를 OSI 변화량이 5점 미만인 것으로 판단하였다. 이에 OSI 변화량이 5점 미만인 환자는 비호전군, 5점 이상인 환자를 호전군으로 나누었다.
병변의 중증도와 관련된 요인 및 순응도 관련 지표들을 분석하였다. 중증도 관련 항목으로는 입원 시 OSI 및 OSI의 세부항목(홍반, 구진/부종, 삼출/가피, 찰상, 태선화, 건조), 병변의 범위, 이차감염의 병발 여부, 혈청 총 IgE, 호산구 수를 조사하였다. 다만 2례에서 혈청 총 IgE 검사가 시행되지 않아 결측값이 존재한다.
외용제 치료 순응도를 평가하기 위하여 한방 외용제를 이용한 습포치료 및 목욕치료의 순응도를 평가하였다. 재원 기간 중 대개 2회/일 외용제 치료를 시행하는데 외용제 전탕 시간에 의해 입원일 익일부터 치료를 시작하고 퇴원일에는 1회/일의 치료가 시행되는 점을 감안하여 외용제 순응도를 계산하였다. 70% 이상인 군을 순응군, 미만인 군을 비순응군으로 분류하였으며, 임계값 70%는 한방 외용제 치료의 순응도와 유효성 사이의 관련성에 대한 기존 연구가 없어 임의로 설정하였다.
청열이습탕 가미방(Table 1)을 각 환자의 증상에 따라 가감하여 사용하였으며, 2첩을 3포로 달여 1회 1포, 1일 3회 식후 2시간 후에 복용하였다.
| 淸熱利濕湯 加味方 | 生地黃 16g 滑石 8g 甘草 萊菔子 丹蔘 麥門冬 木通 沙蔘 蟬退 龍膽 牛蒡子 車前子 土茯苓 黃芩 黃芪 各 6g 當歸 4g 柴胡 3g |
| 外用劑 | 甘草 乾地黃 苦蔘 黃柏 荊芥 麥門冬 各 10g |
멸균된 1회용 호침(stainless steel 0.25*40㎜, 동방침구제작소, 한국)을 사용하였고 유침시간을 15분으로 하여 입원기간 동안 2회/일 시행하였다. 혈위는 印堂(EX-HN3) 및 양측 合谷(LI4), 曲池(LI11), 足三里(ST36), 三陰交(SP6), 太衝(LR3), 血海(SP10)를 중심으로 취혈하였으며, 습진 병변 주위 아시혈을 취혈하여 사자(斜刺) 내지 횡자(橫刺)하였다.
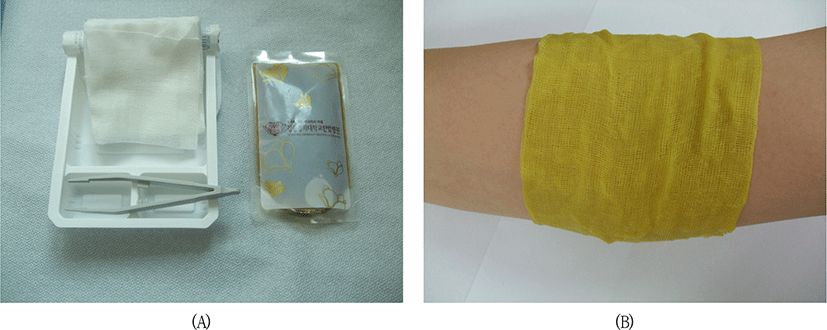
한방 외용제(Table 1)를 2첩 5포, 120㏄/포로 전탕하여 사용하였다. 습포 치료는 멸균 거즈에 외용제를 적셔 환부에 10분 간 적용하였다. 병변 범위에 따라 1회 당 1-2포를 사용하였으며 2회/일 시행하였다(Figure 2). 병변 부위가 전신의 70%가 넘는 아토피피부염 환자의 경우에는 외용제를 입욕제로 활용한 치료로 대신하였다. 입욕치료 시 1회 당 3포의 외용제를 사용하였다.
39명 중 30명의 환자에게 항히스타민제 병용 투여하였으며, 주로 사용된 항히스타민제는 세티리진염산염, 염산트라이프롤리딘이었다. 한약과 항히스타민제 병용의 안전성이 보고된 바 있으며 환자의 소양감을 완화시켜 소파에 의한 피부 손상을 경감시킬 수 있을 것으로 기대하여 활용되었다13).
입원 기간 중 3례에서 스테로이드 외용제를 병행하였다. 미국 스테로이드 등급기준16) 5등급 , 4등급에 해당하는 국소 도포제로 전체 입원 기간 중 절반 이하의 기간 동안 사용하였으며 전체 아토피피부염 병변범위 중 20% 미만의 부위에 도포하였다.
입원치료를 시행한 모든 환자에서 입원 및 퇴원 시에 aspartate aminotransferase (AST), alanine aminotransferase (ALT), blood urea nitrogen (BUN) 및 serum creatinine (SCr)을 포함한 혈액검사를 시행하여 간기능 및 신기능을 확인하였다. 2례에서 퇴원 시 AST, ALT 값이 경도 증가하였으나 퇴원 후 참고치 내의 범위로 회복되었음을 확인하였고 그 외의 증례에서 모두 참고치 내의 범위가 유지됨을 확인하였다.
두 군 간의 연령, 재원일수, 입원 시 OSI 및 OSI의 세부 항목, 병변 범위, 입원 시 혈청 총 IgE 및 입원 시 호산구 수는 평균값±표준편차로 나타내었다. 두 군 간의 대상자의 인구학적 특징 및 예후인자를 평가하기 위하여 Fisher의 정확 검정, 카이제곱 검정, Mann Whitney 검정을 사용하였으며 표의 각 항목에 사용한 통계분석기법을 표기하였다.
모든 통계분석은 SPSS ver. 12.0 (SPSS Inc., Chicago, IL, USA) 프로그램을 이용하여 수행하였다. P값이 0.05 미만인 경우에 통계적으로 의미가 있다고 하였다.
Ⅲ. 결 과
대상자 39명의 연령은 6~36세(평균 23.3±8.1세)이고 남자, 여자는 각각 19, 20명이었다. 비호전군에 해당하는 환자는 7례(17.9%)였으며 두 군 간에 나이, 성별, 재원 기간은 모두 유의한 차이가 없었다(Table 2).
모든 증례의 평균 OSI는 65.3±13.8 이며 호전군과 비호전군 사이에 유의한 차이는 없었다. 감염합병증을 동반한 경우는 총 7례이며 모두 세균성 이차감염 소견이 관찰되었고 이 중 3례에서 바이러스에 의한 이차감염이 병발하였다. 중증 혹은 침습성 감염에 의한 전신 증상은 없었다. 감염합병증의 여부 또한 두 군 간에 유의한 차이가 없었다.
37명의 환자 중 입원 시 혈청 총 IgE가 100 IU/㎖ 이상인 경우(소아는 200 IU/㎖ 이상)는 32명이었으며 범위가 8.8 IU/㎖에서 25094 IU/㎖로 다양하게 분포하였다. 총 39례 중 입원 시 호산구 수가 500/㎕ 이상으로 증가된 경우는 33례이고 범위가 130/㎕에서 3099/㎕로 넓게 분포하였다. 두 군 간의 유의한 차이는 없었다(Table 2).
Ⅳ. 고찰 및 결론
현재까지는 아토피피부염을 완치시킬 수 있는 근본적인 치료법이 없다. 따라서 아토피피부염의 치료 목적은 증상을 완화시키고 조기 단계에서 치료를 개시하여 병변의 악화 및 재발 방지를 통해 환자가 불편함 없이 정상적인 사회 활동을 할 수 있도록 도와주는 데에 있다17). 장기간의 관리를 통해 질병의 진행과정을 조절하는 것이 중요하므로 생활습관의 개선, 환자 가족 단위의 상담, 신경정신과적 치료 등 다각적인 접근방법이 고려되어야 한다. 특히 성인 아토피피부염 환자는 대개 오랜 이환 기간 동안 증상의 호전과 악화를 반복적으로 경험하면서 소파 습관이 고착화되며 올바른 세정, 보습법에 대해 주의하지 않아 증상의 악순환이 지속되어 중증도가 심화되기 쉽다. 입원치료는 치료 순응도를 높이고 숙련된 의료진의 보조 하에 생활습관 교정이 가능하다는 점에서 이러한 환자들에게 적절한 치료방안이 될 수 있다18).
한방병원에서의 입원치료는 이와 같은 입원치료의 이점과 더불어 반복적인 스테로이드 및 면역억제제 치료에 호전되지 않는 중증 아토피피부염 환자에게 대안이 될 수 있다12). 저자들은 한방병원에서 중증도가 높거나 감염합병증이 동반된 경우 또는 생활습관의 교정이 필요한 경우에 약 2주 내외의 기간 동안 입원치료를 시행하였으며 입원 기간 동안 한약의 복용, 침치료, 한방 외용제를 이용한 습포 또는 목욕 치료를 집중적으로 시행하며 생활습관을 관찰하고 적절한 관리법을 교육하였다. 하지만 일부 환자에서는 기대 이하의 치료반응을 보이기도 하는 것을 경험하였고 이에 호전도와 관련된 예후지표를 탐색하고자 본 연구를 진행하였다.
입원치료를 시행한 중증 아토피피부염 39명을 치료결과에 따라 호전군과 비호전군으로 나누고 증상 호전과 관련된 예후지표를 분석하였다. 이 중 3례는 스테로이드 외용제를 병용하였으나 스테로이드 외용제의 강도, 적용범위, 적용기간을 고려하였을 때 중증도 변화에 끼친 영향이 크지 않았을 것으로 판단하여 본 연구에 포함시켰다. 분석 결과, 중증도와 관련된 지표인 OSI나 감염합병증의 유무는 유의한 차이가 없었고, 중증도와 일정 부분 관련성이 있다고 알려진 생물학적 지표인 혈청 총 IgE 및 호산구 수 역시 유의한 차이를 보이지 않았다. 다만 한방 외용제에 대한 순응군의 비율이 비호전군에서 유의하게 낮게 나타났다.
아토피피부염을 포함한 피부과 영역에서 환자의 낮은 치료 순응도는 흔히 직면하게 되는 문제이다19). 충분히 효과적인 치료법에도 불구하고 순응도가 낮은 경우에 증상을 조절하지 못할 뿐만 아니라 불필요하게 높은 강도의 약물을 남용하게 한다. 특히 만성 재발성 피부질환인 아토피피부염의 치료는 국소 외용제가 높은 비율을 차지하므로 국소 외용제의 순응도가 치료의 관건이 된다20).
한방 외용제를 이용한 치료는 국소 외용제의 도포와 비교하여 더 많은 시간과 노력이 필요하며 적절한 치료환경의 조성과 치료 후 처리가 어려워 순응도가 낮아지기 쉽다. 환자가 치료 시 작열감, 소양감을 호소하는 경우가 종종 있는데 이 경우 생리 식염수를 이용해 외용제 농도를 희석시키거나 적용 범위 및 시간을 조절하여 최대한 치료가 이루어지도록 권유한다. 이러한 의료진의 충분한 보조와 설득에도 불구하고 습포 시 피부 작열감, 소양감을 지속적으로 호소하는 경우에는 외용제 치료가 원활하게 시행되기 어렵다. 또한 환자가 치료의 효과 및 필요성에 대해 충분히 공감하지 못하여 외용제 치료 순응도가 낮아지는 경우도 있다. 이러한 환자들은 보습제 사용 및 환부 보호용 붕대의 적용을 포함한 전반적인 입원치료에 대한 낮은 순응도를 보이며 피부 장벽 약화되고 ‘가려움-긁음 순환구조 (itch-scratch cycle)’의 차단이 어려워 충분한 치료에도 불구하고 호전률이 떨어지는 것으로 보인다.
본 연구를 통해 중증 아토피피부염의 한방병원 입원치료 시 질환의 중증도보다 치료 순응도가 치료 결과에 영향을 끼치는 유의한 예후지표임을 확인하였다. 입원 당시 중증도가 높거나 감염합병증을 동반하더라도 한방치료를 통해 급성기 증상을 완화시킬 수 있으며 환자에게 외용제 치료의 중요성을 주지시켜 순응도를 높인다면 보다 성공적인 치료 효과를 이끌어낼 수 있을 것으로 보인다. 다만 본 연구에 포함된 대상자 수가 적고, 2주 내외의 치료 기간에 대한 호전도만을 분석하였기에 연구 결과를 일반화하기는 어려우며 추후 장기적인 효과에 대한 대규모의 전향적 연구가 이루어진다면 보다 유의한 결과를 얻을 수 있을 것으로 기대된다. 또한 한방 외용제 치료 순응도에 영향을 미치는 다른 변인들이 존재할 수 있어 결과 해석에 한계까 있으며 추후 후속 연구를 통해 가능한 여타 예후인자에 대한 재고가 필요할 것으로 보인다. 그럼에도 중증 아토피피부염환자의 한방병원 입원치료의 호전반응에서 유의한 예후지표를 탐색한 첫 연구로 추후 임상에서 입원환자의 치료 호전도를 높이기 위한 근거자료로서 의의가 있다고 생각된다.







