Ⅰ. 서 론
아토피 피부염(AD)은 만성 재발성 염증 질환인 피부병으로 유년기에 가장 높은 유병률을 보이며, 2014년 한국 영유아의 AD 유병률은 15.4%에 달하고 있으며1), 전 세계적으로도 AD의 발병률은 지난 30년 동안 2~3 배 가량 증가했다2). 특히 공업 국가의 도시 지역에서는 최근 수십 년 동안 자동차 교통량이 증가하고, 이로 인한 오염 물질 노출이 증가함에 따라 알레르기 질환의 발병률도 2~3배 증가하여3) 아토피 질환의 발병 기전에서 삶의 방식과 환경의 중요성이 강조되고 있다2). 최근 연구에서는 환자 개별의 유전적 소인과 환경적 요인의 상호 작용이 AD의 발달에 기여하며, 최근 AD의 증가는 인간 게놈의 변화보다는 다양한 환경적 요인에 대한 노출 증가 때문일 수 있다는 결과를 밝히고 있으며2) 이와 같은 연구로 인해 환경적 요인의 중요성이 더욱 부각되고 있다.
환경적 요인이 AD에 어떻게 영향을 주는가에 대해서는 피부 장벽의 손상을 통해 설명되고 있다. 표피 알레르겐 노출이 전신 알레르기 질환에 기여할 수 있으며, AD는 피부 장벽 기능 장애로 인해 발생할 수 있다4). 피부 장벽은 집먼지 진드기, 포도상구균, 알레르겐 등에 의해 손상 받을 수 있는데 외부 환경에 대한 주요 방어 및 바이오 센서 역할을 하고 활성화되어 있는 면역 기관인 피부가 peptidase 등에 의해 손상을 받아 투과성이 증가되면 알레르겐의 침투가 용이하게 된다. 표피를 통한 알레르겐 노출은 전신 알레르기를 유발하고 AD, 알레르기 비염 및 천식에 걸리기 쉽게 한다5).
AD에 영향을 줄 수 있는 환경적 요인을 지역6,7), 기후(온도, 습도, 일교차, 강우량 등)8-13), 고도8), 물8), 공기 오염원14,15), 흡입 알레르겐16-18)등으로 분석한 연구가 최근 진행되었지만 AD에 영향을 줄 수 있는 환경적 요인에 대한 종합적인 분석은 국내, 해외를 막론하고 부족한 실정이다.
AD와 환경적 요인은 밀접한 연관을 가지고 있으나, 이에 대한 동서의학적 고찰을 한 연구는 부족하여 이에 대해 저자들은 한의학과 서양의학에서의 AD와 다양한 환경적 요인의 생리, 병리, 치료 방법 등에 대한 비교 연구를 통해 의미 있는 결과를 얻었기에 보고하는 바이다.
Ⅱ. 본 론
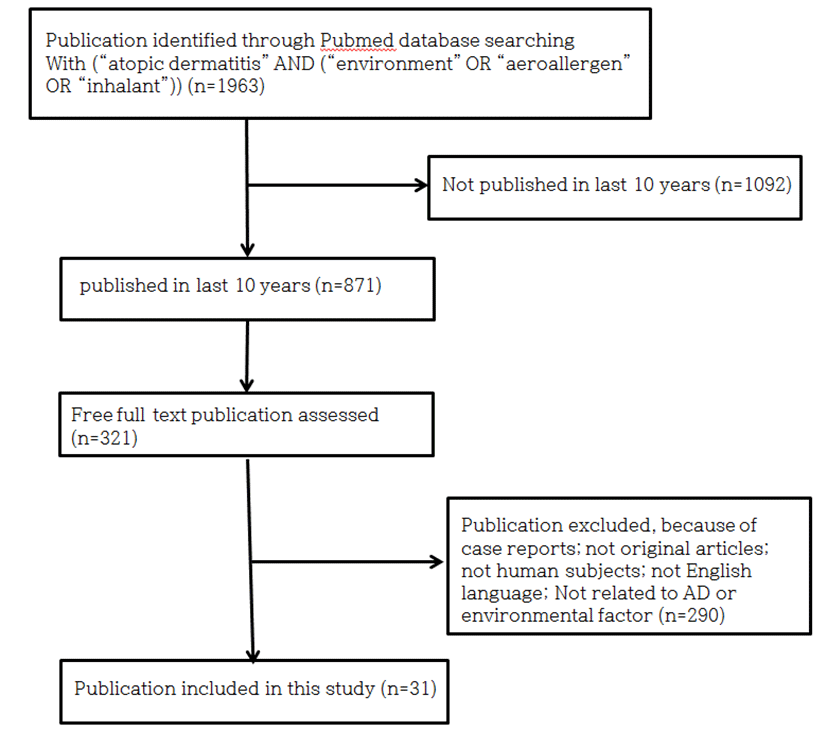
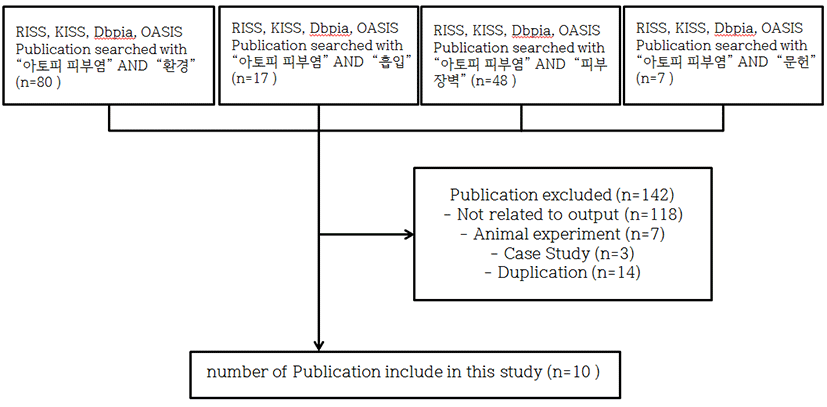
Pubmed에서 “atopic dermatitis” AND ("envi- ronment" OR "aeroallergen" OR "inhalant")으로 검색하여 얻은 1963편의 논문 중 최근 10년 이내 발행되었으며 free full text를 제공하는 321편을 검토하여 AD의 원인, 증상, 병리적 가설 그리고 AD와 환경적 요인의 관계를 기술한 논문 31편을 선별하였다(Fig. 1). 또한 전통의학 정보 포털(OASIS), 학술연구 정보 서비스(RISS), 한국 학술 정보(KISS), Dbpia에서 “아토피 피부염”과 “환경” 혹은 “흡입” 혹은 “피부 장벽” 혹은 “문헌”으로 검색된 국내 한의학 논문 중 아토피 피부염과 환경적 요인의 연관성에 관련된 논문 6편 및 아토피 피부염의 한의학적 문헌 고찰 4편을 채택하여 참고하였다(Fig. 2).
아토피 행진이란 아토피성 질환이 순차적으로 발현되는 것을 말하며, AD와 식품 알레르기가 먼저 발생한 후 3세 경에 흡입 알레르겐에 대한 알레르기 감작이 시작됨에 따라 천식이나 알레르기 비염과 같은 호흡기 알레르기 질환의 발생이 증가한다5). AD 환아의 50~75%에서 비염이나 천식 같은 호흡기 알레르기 증상을 동반할 수 있으며 이러한 위험은 AD가 심할수록 높다는 보고가 있다. 또한 아토피피부염 환아의 85%가 흡입 혹은 음식물에 대한 피부 양성반응 혹은 항원 특이 IgE를 가지며 흡입 알레르겐에 대한 감작은 2-7세 사이가 73%, 7-16세 사이에 67%로 나타난다는 보고가 있었다19). Rhodes 등의 연구에서는 AD의 유병률은 1세까지에서 20%로 최고에 도달했으나 이후 생후 22년까지 5%로 감소하는 반면 같은 기간동안 알레르기 비염의 유병률은 3%에서 15%로 증가했고, 천식은 5%에서 40%로 증가하여 아토피 행진을 임상적으로 뒷받침하고 있다20).
한편 최근의 연구에 따르면 천식 환자 중 일부가 AD가 발병하는 것과 같이 아토피 행진은 항상 고전적인 순서를 따르는 것이 아니며 어린 시절 뿐만 아니라 모든 연령대에서 발생할 수 있음이 밝혀졌다21).
AD가 농촌보다 도시에서 더 많이 발병한다는 연구는 전세계적으로 보고되고 있으며6,7,22,23)그 기전 또한 여러 방법을 통해 설명되고 있다. 이에 대한 대표적인 설명은 위생 가설이다. 위생 가설은 농촌에서 도시 생활로의 전환이 유년기의 병원성 미생물에 대한 노출을 감소시키고 있다 주장하고, 미생물에 대한 노출 부족이 알레르기 표현형이 촉발되는데 도움을 준다는 것이다. Toll-like receptor는 각질 형성 세포에 의해 발현되는 것으로 대표적인 패턴인식 수용체 (pattern-recognition receptor)의 하나로 초기의 선천 면역 조절에 참여하고, 만성 통증과 가려움증을 매개하며 동시에 아토피 행진의 시작과 발달에 참여한다24). 농촌에서 지내는 것과 같이 알레르겐 감작 도중 표피에 지질당류가 노출되는 것은 IFN-γ생산을 촉진함으로써 Th1/Th2균형을 Th1쪽으로 치우치게 하며25) 병원균에 반복적으로 노출되면 정상적인 Th1 편향을 갖게 된다. 하지만 도시 거주자는 미생물의 수준과 복잡성이 감소된, 보다 살균된 환경에서 지내기에 면역 내성이 생기는 대신 Th2 세포 면역 활동과 아토피 질환을 앓게 된다26).
이는 AD의 발생에 있어 면역학적 문제가 우선된다는 inside-outside 가설과도 이어 생각해볼 수 있다. inside-outside 가설은 일차적인 면역학적 이상으로 인해 특정 알레르겐에 대한 IgE 감작이 일어나서 혈청 IgE를 상승시키고 제2형 보조 T세포 활성, 수지상 세포, 호산구 등의 활성이 일어난 후 염증반응의 결과로 피부 장벽의 이상을 초래한다는 설이다27). Th2 면역반응으로 생성된 사이토카인이 직접적으로 장벽 기능을 저하시킨다는 연구 결과나 IL-17, IL-22 등이 피부 장벽 이상을 초래한다는 연구 결과 또한 inside- outside 가설을 뒷받침한다 할 수 있다27).
피부 장벽의 문제란 표피 상피의 말단 분화 이상으로 인한 각질층 손상이 알레르겐 침투를 증가시키고 전신 IgE 감작을 가능하게 한다는 것으로 일차적으로 피부 장벽의 이상을 일으키는 유전적 변이가 선행되고 그로 인해 면역학적 변화가 발생한다는 설(outside-inside 가설)이다27).
이러한 피부 장벽의 손상은 경피 수분 손실을 증가시켜 피부를 건조하게 만들고, 랑게르한스 세포에 의한 항원 표출을 촉발시키며 AD를 악화시킴은 물론, AD에서 아토피 행진으로 발전되는 주요한 원인이자 아토피 행진의 초기 단계로 꼽히고 있다28). 장벽 기능의 손상은 후속 감작으로 인한 총 IgE의 증가와 기도 과민 반응의 증가 등과 같은 전신 반응과 관련이 있으며 피부 민감성은 동일한 알레르기 항원에 대한 기도 민감성보다 우선하여 천식과 알레르기 비염 발생에 대한 가장 강력한 예측 인자 중 하나이다. 따라서 알레르겐의 진입을 최소화할 수 있는 장벽 기능 개선에 대한 개입이 아토피 행진의 발병을 제어할 수 있다21).
활성형 AD에서 Th2 염증과 장벽 손상은 filaggrin과 claudin 1 유전자 발현을 감소시켜 장벽 손상을 더 악화시킨다25). filaggrin 변이들은 AD, 천식, 알레르기비염의 주 원인으로 보고되었으며, 변이가 있는 경우 좀 더 심하고, 성인 AD로 지속되는 임상 양상으로 나타날 수 있는 가능성이 높아진다고 보고되는 등 filaggrin과 아토피피부염의 연관성은 중요한 연구 주제로 떠오르고 있다. Filaggrin 변이가 없는 사람의 급성 AD 병변은 정상 부위에 비하여 filaggrin 발현이 감소되어 있고, 피부에서 IL-4와 IL-13이 과발현되어 있었으며, IL-4와 IL-13은 분화된 각질형성세포에서 filaggrin 발현을 감소시킨다고 보고 된 바 있다27).
또한 손상된 피부 장벽은 AD 환자의 90%에서 일어나는 황색포도상구균의 과도한 군집화로 인해 더욱 손상되기도 한다. 피부 상의 황색포도상구균에서 분비되는 초항원은 각질형성세포의 TSLP 생산을 촉진시키며, T세포 수용기의 vβ체인에 직접적으로 붙어서 T 세포의 다클론성 활동을 유도한다. 이는 과도한 Th2 염증 반응을 발생시키고, 전신적인 Th2 반응과 IL-17A 의존성 기전을 통해 알레르기성 염증을 촉진시켜 결과적으로 AD를 악화시킨다25).
최근 연구29)에서는 filaggrin의 분해와 습도 간의 관계를 통해 기후와 AD 간의 관계를 설명하고 있다. 습도(>95% 또는 30~50%의 상대 습도)에 따라 재건된 인간 표피를 비교한 결과 건조한 상태에서 재건된 인간 표피는 두꺼운 각질층과 더 많은 양의 각질 알갱이 과립을 포함하고 있었고 자연적 습기 공급의 양이 많을 때 경피 수분 손실과 각질층 pH는 감소하였다. Cau 등29)은 이와 같은 결과를 통해 습도에 따라 filaggrin 단백질 분해가 조절되고 있음을 제시하여 인간의 filaggrin 대사 조절에 외부 습도의 중요성을 보여주고 있다.또한 Kim 등11)의 연구에 따르면 실외 온도가 5℃ 상승할 경우 AD 증상이 12.8% 감소했고 실외 상대 습도가 5% 증가할 경우 AD 증상이 3.3% 감소했으며, 강우량이 40mm 미만일 때 강우량 5mm 증가는 AD 증상을 7.3% 증가시켰다. 특히 일교차는 5℃ 커지면 AD 증상의 위험도가 284.9% 증가했다. Silverberg 등30)도 대규모 인구 기반 연구를 통해 상대 습도와 평균 기온이 높고 강수량이 적으며 높은 상대 중앙난방 일수가 적은 지역에서 습진 유병률이 낮다고 보고하였다.
고위도 지역은 낮은 온도, 습도 외에도 적은 일조량이 특징이다. 적은 일조량은 UV 노출의 부족, 비타민 D 합성의 부족을 유발하게 된다. Weiland 등12)의 연구에 따르면 AD의 유병률은 위도가 올라갈수록 증가하는 경향을 보였다.자외선(UV) 조사는 염증 세포를 표적으로 삼아 사이토카인 생산을 변화시키고 침윤 T 세포의 세포 사멸을 유도하며 랑게르한스 세포의 항원 전달 기능을 억제함으로써 면역 억제 효과를 유도한다. 또한 UV는 습진 반응을 제한하고 외부 항원의 침입을 방지 할 수 있는 각질층의 농축을 유도함으로써 피부를 보호 할 수 있다. 그리고 황색포도상구균 (Staphylococcus aureus) 등에 의한 피부 집락 형성은 UV 방사선의 항균 효과에 의해 예방 또는 감소될 수 있다. 특히, 협대역(NB)-UVB는 초 항원 생성을 감소시키고 항균 펩타이드의 mRNA 수준을 변화시키는 것으로 밝혀졌다31). 태양 노출을 통한 비타민 D 또한 피부에 영향을 끼친다. 비타민 D는 미생물에 대한 방어 기작을 향상시키고 타고난 면역 체계와 적응 면역계에서 염증을 억제한다. 비타민 D 수용체 (VDR)는 T 세포, B 세포, 호중구, 대식세포 및 수지상 세포를 포함한 여러 염증 세포에서 발현을 유도한다. 비타민 D는 항균 펩타이드(cathelicidin 및 β-defensins 등)의 발현을 증가시키고, 피부 장벽 기능을 향상 시키며, 대식세포에서의 자가소화작용를 유도하고, 증가 된 cathelicidin을 통해 자연 살해 세포를 유도한다. 비타민 D는 또한 단핵 세포에 의한 Toll- like receptor 생산을 억제하고 interleukin-10 (IL-10, 항 염증성 사이토카인)의 비만 세포 생성을 증가시키고 지질 다당류(LPS)에 의한 수지상 세포 활성화를 억제하며, Th1 세포로부터의 사이토카인 분비, 조절 T 세포 유도, B 림프구 기능 및 면역 글로불린 E(IgE) 분비를 억제한다32).
아토피 피부염 환자의 피부 표면 pH는 정상인에 비해 높은 것으로 알려져 있다. 피부 표면의 pH가 상승하게 되면 피부 습윤력에 있어 중요한 역할을 하는 세라마이드 등의 지질을 만드는 β-glucocerebrosidase 등 가수분해 효소의 활성도가 저하되어 피부 각질층의 구조 형성에 지장이 초래되고 습윤력이 저하되며 산성 환경에서 유지되던 정상 세균총이 억제됨에 따라 황색포도상구균 및 다른 병원체의 군락화가 촉진되고 항균 펩타이드가 감소되어 있으므로 피부 감염이 증가하게 된다28). 산성 환경의 온천욕은 황색포도상구균에 대한 살균력을 보이고 피부 표면 pH를 3.0~4.6으로 유지시켜 황색포도상구균의 성장을 억제한다28). 한편 약알칼리성의 미네랄 온천수가 효과가 있었다는 연구도 있었는데 치료 목적의 목욕이나 온천 요법은 따뜻한 날씨나 햇볕 노출과 유사한 온열 효과와 더불어 포도상구균의 피부 확장 감소, IL-8의 조절, TNF-α로 유도된 부착 분자의 억제로 설명되고 있다8). 하지만 최근 연구에 따르면 미네랄 온천 요법은 습진을 개선하기에 충분하지 않을 수 있고 광선요법(UVB)와 동시에 사용될 때 실질적 효과가 증가한다 하였다8).
대기 오염 물질은 크게 1차 공기오염원(휘발성 유기화합물, 포름 알데히드, 일산화탄소, 입자상 물질 등), 2차 공기오염원(담배 연기, 지상 오존, 이산화질소, 황산, 스모그 등), 접촉성 알레르겐(중금속, 향수, 방부제, 산화제, 계면활성제 등), 식품 첨가물(방부제, 인공착색물, 증미제, 인공감미료 등)으로 구분된다. 흡입 알레르겐의 흡착과 알레르겐에 대한 호흡 상피 투과성의 증가와 함께 점액 섬모 활성의 감소를 유발하여 알레르기 반응을 증가시키게 되고 결과적으로 천식과 같은 알레르기 질환 발병의 중요한 위험 인자가 된다3).
교통 관련 대기 오염은 일산화탄소(CO), 질소 산화물(NO), 벤젠, 이산화황(SO₂), 오존(O₃) 및 미세먼지(PM) 등을 포함하는 흡입 물질의 복합 혼합물이다. 배기 가스에 대한 노출은 질병이 확립된 환자의 증상을 증가시키고 알레르기 염증을 촉진하며 IgE 수치를 증가시키며 Th2 유도 알레르기 면역 반응을 유발할 수 있음을 보여 주었다. AD 증상의 위험도는 PM10(미세먼지), NO₂, O₃가 10단위씩 증가하면 각각 3.2%, 5.0%, 6.1% 증가했다11). 또한 6세 때 미세 먼지에 높은 농도로 사전 노출되면 실외 흡입 알레르겐에 대한 민감성이 증가하게 된다3). 최근 국내 연구에서도 실내가 더울 때, 실내가 건조할 때, 먼지가 나거나 지하철, 버스 등 공기 오염이 심한 곳에 있을 때 AD 환자의 자각 증상이 악화되었다14).
담배 연기에는 5000개가 넘는 화학 물질이 포함되어 있으며 그 중 거의 100개가 건강에 해로우며 전향적 코호트 연구의 결과는 조기의 담배 연기 노출 환경이 소아의 특정 소그룹에서 알레르기 민감성을 증가시킬 수 있다고 제안되었다. 노출되지 않은 어린이들과 비교했을 때, 담배 연기 노출 환경에 출생 전후에 노출 된 사람들은 식품 알레르겐에 대한 민감성의 가능성이 더 높았다3).
흡입 알레르겐은 호흡기, 점막 또는 알레르기 감수성이 있는 환자의 피부에서 알레르기 반응을 일으킬 수 있는 공기 중의 물질이다. 흡입 알레르겐은 실외 또는 실내의 알레르겐일 수 있으며 알레르기 천식, 알레르기 비염, AD에 종합적으로 관계되어 있다33).
최근 주거 환경의 변화, 증가한 자동차 수에 따른 대기 오염과 함께 아동들이 실내에서 TV, 컴퓨터 등을 즐기는 시간이 늘어남에 따라 집먼지 진드기, 곰팡이, 바퀴벌레 등 실내 흡입 알레르겐에 대한 노출 기회가 증가하였고, 가정에서 애완동물과의 접촉이 늘면서 알레르기 환자에서 애완동물의 비듬과 털 항원 또한 주요 항원으로 주목되고 있다16).
실내 환경은 인체 건강에 중요한 문제로 특히 어린이들은 여러 측면에서 실내 환경 위험에 더 취약하다. 성인과 비교하여 어린이의 호흡 구역은 화학 물질에 보다 쉽게 노출되는 바닥에 더 가까우며 신체의 크기에 비해 신진 대사율이 높고 통풍이 적기 때문에 생물학적으로 환경에 취약하여 대기 오염 물질에 더 많이 노출된다15). 흡입 알레르겐에 대해 조사한 해외 연구에서는 집먼지 진드기에 대한 알레르기 감작이 가장 흔했다고 보고하였으며 애완동물의 털, 비듬, 식물의 꽃가루 등이 뒤이었다18,34). 또한 곰팡이도 AD의 위험 인자로 밝혀졌다17). 국내 연구에서도 알레르겐 간의 감작률을 비교한 결과 집먼지진드기가 삼나무꽃가루, 바퀴벌레 항원, 곰팡이 포자, 동물의 털 등과 비교하여 가장 높은 감작률을 보였다16). 집먼지 진드기의 경우, 가장 대표적인 실내 알레르겐으로 과거에 비해 실내에서 높은 실내온도 및 습도가 유지되고 생활시간이 늘어난 것과 밀접한 연관이 있어 보인다.
실외 흡입 알레르겐으로는 나무나 꽃, 잡초 등의 꽃가루가 대표적으로 꼽힌다. 최근 연구에서 꽃가루와 AD간의 관계를 조사한 결과 흡입 알레르겐에 감작된 군은 자작나무 꽃가루가 늘어난 시즌 이후에 회복 정도가 더 악화되었다. 표피 내 CD1c- 발현 수지상 세포에서의 흡수된 현저히 많은 양의 꽃가루 알레르겐이 표피 장벽을 방해하는 것이 확인되었고 이는 꽃가루가 표피 경로를 통해 AD를 악화시킴을 암시한다35).
또한 음식물 알레르기가 있는 아동이 흡입 알레르겐에 민감성이 증가할 확률이 높다는 결과가 있으며36) 식품 및 흡입 알레르겐에 대한 감작이 합쳐지면 혈청 IgE 항체 생산량이 증가 할뿐만 아니라 어린 시절 알레르기 호흡기 질환이 발생할 위험이 증가하게 된다36).
현재 서양의학적으로 AD의 치료는 크게 염증의 억제(스테로이드 제제), 면역 조절(스테로이드 제제, 칼시뉴린 억제제 등), 가려움증 완화(항히스타민제), 감염방지(항생제), 건조하고 손상된 피부관리(보습제)의 측면에서 시행되고 있다28,37). 그리고 약물 치료에 있어서는 스테로이드 제제가 피부 염증 반응을 보다 광범위하게 억제하고 효과적으로 차단하는 장점을 가졌기에 가장 대표적으로 사용되고 있다. 하지만 스테로이드 제제는 대표적인 부작용으로 국소 부작용인 팽창선, 피부위축, 입주위피부염, 스테로이드 여드름을 동반하는 주사가 있으며, 전신적 부작용으로는 체중에 비해 체표면적이 넓은 영, 유아에서 간혹 부신억제가 발생하기도 한다. 상기한 부작용을 최소화하려면 연고를 도포하는 횟수를 줄이면서 다른 치료법을 병행하는 것을 권장하고 있으며28), 비 약물 치료는 최근까지 간과되었고 활용률이 낮았으나 약물 치료의 부작용을 최소화하고 치료 간의 시너지 효과를 창출해 환자에게 최대의 혜택을 제공할 수 있다는 점에서 검토되고 있다38).
비 약물 치료로는 피부 자극원의 영향을 최소화하기 위해서 알레르겐 혹은 자극물질의 노출을 최소화하는 회피요법이나 온도, 습도 등 환경 요인 관리가 시행되고 있다28). 병태 생리적 측면에서 AD 환자는 각질층과 장벽 기능이 손상되어 온도, 습도의 변화 및 자외선 노출과 같은 환경 변화에 대응할 수 있게 하는 항상성 메커니즘이 제대로 기능하기 어렵기에 위와 같은 환경 요인의 관리는 반드시 필요하다 할 수 있다.
또한 최근에는 고도와 온도 조절을 통한 치료 효과가 연구되었다8). 고도 조절을 통한 AD의 치료는 1950년대부터 사용되어 왔으며, 고도 요법의 기전은 높은 고도에서는 상대적으로 공기 오염이 덜하면서 공기가 건조하고 UV에 대한 노출이 증가하며 집먼지 진드기나 곰팡이와 같은 알레르기 유발 물질에 대한 노출이 적다는 것과 이에 따른 비타민 D의 합성, 피부 관류의 개선 및 감소 측면에서 생각해 볼 수 있다39).
최근 관찰 연구에 의하면 해발 고도에 거주하는 네덜란드인을 해발 1600m 가량의 스위스 치료 센터로 옮기는 고도 요법을 받은 대다수의 환자에서 삶의 질과 임상 증상 (Fev1 (1초간 최대 호기량), FeNO (호기 산화 질소 농도) 및 SCORAD (아토피 피부염 점수))이 크게 향상되었다는 결과를 얻었으며, 또한 질병 활동이 감소하고(96%) 국소 스테로이드 사용 또한 감소하는 결과(82%)를 보였으며 12개월 후 추적 관찰에서도 감소된 AD 증상(64%)을 보였다39).
온도 조절을 통한 AD 치료는 햇볕 노출을 통한 치료(Heliotherapy)과 밀접한 연관이 있다. 사해 기후 요법 (Dead sea climato- therapy, DSC)은 피부 질환 환자를 위한 자연적 요법으로 이스라엘 사해의 높은 실외 기온와 함께 자외선 조사(UV)가 충분히 이뤄짐에 따라 피부 증상을 개선한다. Kudish 등40)의 연구에 따르면 SCORAD의 전반적인 개선은 DSC 직후 및 3개월 후 각각 87.5±13.4% 및 71.3±21.3%에 이르렀고 부작용이 관찰되지 않았으며, 누적 노출 시간이 길수록 더 좋은 결과가 나타났다. Adler-Cohen 등41)의 연구에서도 하루 2회 20분간 사해에서 목욕을 하며 태양 노출을 했을 때 습진의 중증도가 내려가고 삶의 질이 향상되었다는 보고가 있었는데 이는 미네랄을 포함한 소금물이 랑게르한스 세포를 조절하고 5-lipoxygenase와 Th1 림프구 작동을 억제한 바로 밝혀졌다8).
이외에도 Klimenko 등42)의 연구에서는 극저온이 신체의 항산화 능력을 증가시키고 국소적인 소염 효과를 가지며 신경 전달 속도 감소 및 아세틸 콜린 합성 감소를 통해 가려움에 영향을 미쳐 심한 AD 환자의 증상을 개선한다는 가설을 검증하기 위해 주 3회 -110 ℃의 극저온의 특수 챔버를 사용하여 전신 냉동 요법을 실시하여 긍정적인 결과를 얻었다. 이와 같은 요법은 임상에서 얼음 팩을 짧게 접촉하는 방법이 많은 피부병 상태에서 국소화된 가려움증을 멈추게 하는데 도움이 되는 것과 유사하다 할 수 있다.
한의학에서는 AD는 臟腑적으로는 특히 脾,肺의 두 臟과 관련이 깊으며, 서양의학의 도입 이전에는 乾燥와 瘙痒 이후 痛症과 함께 膿汁·黃水 등이 나오는 증상이 있을 때 浸淫瘡 혹은 乳癬, 奶癬, 胎斂瘡이라 불렀다20). 최근에는 그 원인을 熱 혹은 血虛風燥로 보아 급·만성으로 나누어 진단해 치료하는 방법, 유아·아동의 병인을 濕熱, 胎熱, 脾虛風燥 으로 나누고 성인의 병인은 風濕, 濕熱, 脾虛, 血虛으로 나누어 보는 방법 등이 시행되었으며 박 등20)은 AD를 소화기계, 호흡기계로 나누어 변증분류하였다. 이에 따르면 호흡기계 AD는 肺가 주관하는 皮毛에 병변이 생긴 것으로 肺의 外竅라 할 수 있는 코에 문제가 생기는 알레르기성 비염이나, 肺의 門戶라 할 수 있는 인후(喉)에 문제가 생기는 천식 또한 호흡기계 AD와 관련이 깊다. 風이 爲主가 되는데, 風者 陽邪이고 其性은 輕揚하여 쉽게 皮毛腠理에 侵襲하고, 또한 善行而數變, 來去急快, 游走不定’하므로 全身에 泛發하게 된다.
호흡기계 급성 AD는 이마와 양 뺨, 눈썹 등의 주위에 작은 홍반이 발생하고 목, 액와, 서혜부에 병변 전반에 구진, 미란 등이 생기며 홍반 위에는 황색의 인설이 동반된다. 또한 피부가 침윤하여 어둡게 변하며 구진이 갈색으로 변하면 극심하게 가려워 긁은 흔적이 있고 혈성 가피와 삼출물이 있을 수 있고 심한 소양감이 항시 동반하며 舌苔薄黃, 脈細數, 濡細하다 할 수 있다20). 반면 호흡기계 만성 AD는 이환기간이 길어, 반복적으로 재발한 경우로 환부의 피부가 두꺼워지고 딱딱하게 변했으며 태선화가 뚜렷하며 건조, 미란, 균열이 있고 삼출물이 적은 편이다. 색소 침착된 피부를 가지며 표면이 거칠어져 있는 상태로, 호흡기 증상인 인후 건조나 기침, 숨가쁨 등 동반 가능하며 가족이나 본인에게 천식이나 알레르기성 비염 등의 병력 있는 경우가 많고 舌質淡 舌苔薄白 苔剝舌紅, 脈細數 脈 細滑 或 弦細하다20).
한의학에서의 AD 치료를 문헌적으로 살펴보면 크게 내치법과 외치법으로 나눠 살펴보아야하는데, 한의학적 내치법을 먼저 살펴보면 『六科準繩』에서 “升麻湯治心有風熱生浸淫瘡徧體”라 기록하였고 『醫宗金鑑』에서는 胎斂瘡에 消風導赤散을 乾斂과 濕斂에 함께 복용한다는 기록이 있으며 최근에는 증상의 발현양상과 병인, 병기, 발병시기를 고려한 변증분류에 따라 치료를 시행하고 있다. 증상의 발현 양상을 통해 살펴보면, 삼출이 심한 濕症의 경우 健脾除濕, 淸熱止痒하며 野菊祛濕湯, 小兒化濕湯, 蔘苓白朮散 등을 쓰고 피부건조가 심한 乾症의 경우 淸熱祛濕, 消風止痒하며 消風導赤散, 五福化毒丹을 사용하였다43).
병인병기에 따라 나눴을 때는 호흡기 급성형 AD에 해당하는 風濕偏盛型의 경우 淸熱利濕, 消風止痒하기 위해 消風散, 凉血散風散 등을 사용하였으며 호흡기 만성형 AD에 해당하는 陰傷血燥 濕戀症의 경우 滋陰養血, 除濕止痒하기 위해 滋陰除濕湯, 健脾潤膚飮, 金鑑地黃飮子 등을 사용하였다43). 국내에서 발행된 『아토피 피부염 한의 임상진료 지침』에서는 風熱型의 경우 荊芥連翹湯加味, 升葛湯, 消風導赤散, 防風通聖散, 加味敗毒散, 柴胡淸肝湯, 淸上防風湯, 加味生料四物湯 등을 추천하고 있으며, 血虛型의 경우 蘇葉麥門冬湯, 生血潤膚飮, 補肺定喘湯 등을 권고하고 있다44).
韓醫學에서 外治法에 대한 기록은 『金匱要略』에서 “浸淫瘡黃連粉主之”라는 밝힌 이래 『肘後備急方』에서는 “治卒得浸淫瘡, 轉有汁, 多起心, 不早療之, 繞身周匝卽能殺人, 以鷄冠血塗之差”라는 기록이 있었으며 『外科正宗』에서는 蟬蛻散, 解毒雄黃散을 기록하였다. 이후 『醫宗金鑑』에서는 AD를 乾斂과 濕斂으로 區分하여 乾斂은 “潤肌膏”를, 濕斂은 “嫩黃柏頭末” 과 “滑石等分撒”을 사용하는 것을 제시하였다. 또한 농가진이 두터워지면 “潤肌膏”를, 피부가 발적되면 “五福化毒丹”와 “潤肌膏”를 바를 것을 권고하였으며 가려움이 심하면 “烏雲膏”를 쓸 것을 제시하였다.
언급된 약물, 외용제를 살펴보면 黃連은 해열, 세균 억제, 혈압 강하 등의 작용을 하며 한의학적으로는 淸熱燥濕하며 瀉火解毒한다. 蟬蛻는 肺의 風熱을 宣散하고, 解表透疹하며 해열, 진정, 鎭痙 작용을 하며 항알레르기, 항혈전, 적혈구 보호 작용을 한다. 黃柏은 각종 세균을 억제하고 항바이러스 작용을 하며 해열, 진정, 살충, 항 궤양 작용을 한다. 한방적으로도 下焦의 濕熱을 치료하는 특징을 갖는다45).
“潤肌膏”는 紫草, 當歸, 香油, 奶酥油로 구성되어 있는데 紫草는 shikonin, acetyulshikonin 등을 함유해 혈압강하작용, 피부세포 정상화, 항균, 항바이러스, 해열, 진통, 소염 작용을 하며 한의학적으로는 凉血, 해독, 透疹한다 할 수 있다. 當歸는 학습, 기억능력의 향상, 진통, 진정, 면역 증강, 항균 작용을 하며, 조혈기능 촉진 등을 한다. “烏雲膏”는 松香과 雄黃으로 구성되어 있는데 松은 祛風燥濕, 止痒하여 습진을 치료하고 피부 靡爛을 낫게 하며 膿水를 마르게 하고 출혈을 멎게 한다. 雄黃은 피부진균과 결핵균에 대한 억제작용이 있고 소염, 진통, 세포면역 촉진 작용을 한다45). 최근에는 外治法이 더욱 연구되어 濕敷, 洗劑, 散劑, 膏劑, 油劑, 熱烘療法, 烟薰法,藥浴法 등이 연구, 활용되고 있다43).
AD의 침 치료를 살펴보면 『實用中西醫結合診斷治療學』에서는 脾兪, 腎水, 大椎,合谷, 曲池, 足三里,胃中, 豊隆을, 『中醫外科學』에서는 大椎, 曲池, 足三里를 主穴로 하여 血海,三陰交,合谷을 偏穴로 삼는 것을 기록하였다43). 『아토피 피부염 한의 임상진료 지침』에서는 침치료의 경우 가려움증의 완화를 목적으로 적용을 권고하고 있으며, 주요 경혈로는 脾兪, 胃兪, 大椎, 合谷, 曲池 , 足三里, 委中, 豊隆 등이 있다. 또한 耳針으로는 脾, 胃, 內分泌, 神門 등을 사용할 것을 권고하고 있다44).
Ⅲ. 고 찰
AD는 임상적으로 만성 재발성 피부염으로 전 세계적으로 이환율이 증가하여 유년기 AD 유병률은 1960년 이전에 2~3%, 1970년에 9~12%였으며 1990년대 말에는 20%에 육박하였고, 1995년과 2007년 사이 어린이와 청소년에서의 AD 및 알레르기 질환의 유병률을 비교한 결과 꾸준히 증가한 것으로 여러 국제 연구에서 입증되었으나 이러한 증가의 이유는 잘 알려져 있지 않다30).
AD는 유전, 환경, 약리, 심리적 요인 외에도 면역학적 요인, 피부 장벽의 문제 등 여러 이유로 발생할 수 있으며 대부분의 요인은 조절하기 어려워 오랜 기간 병변이 발생 또는 악화될 수 있다28). AD의 발생에 있어 피부 장벽의 문제와 면역학적 문제는 최근 크게 부각되고 있는 부분으로 어느 쪽이 AD 발생의 시발점 역할을 하는지에 대해서는 오랜 논란이 있으나 최근에는 어느 한 쪽에 의한 일방적인 관계가 아닌 상호피드백을 통해 증폭되는 악순환의 고리를 형성하고 있다 판단되고 있다37).
Outside-Inside 가설(피부장벽의 손상에 따른 발병 이론)에 따르면 AD에서 동반되는 알레르기 염증 반응은 피부의 장벽기능에 직접적인 영향을 주는데, Th2 면역 반응이 일어나는 조건 하에서 피부장벽 형성의 핵심적인 역할을 담당하는 filaggrin 발현이 줄어든다37). 상피 감작은 이후의 점막 알레르기 질환에 관련된 알레르겐 및 항원에 대한 주요 침투 경로가 된다. 임상에서 피부 증상은 아토피 상태의 가장 초기 증상이며 초기 피부 병변이 공기에 노출된 부위에서 더 두드러지고 공기 중 알레르겐에 대한 민감성이 매우 일찍 발생하므로, 소아 AD는 알레르겐 침투 방식을 반영 할 수 있다34).
각질층은 우리 몸을 외부로부터 보호하는 가장 중요한 장벽으로, 그 구조는 케라틴과 필라그린(filaggrin) 단백 분해 산물로 둘러싸인 각질세포와 사이 사이를 메우는 주로 비극성 지질로 구성된 기질로 되어 있어 마치 벽돌과 시멘트를 이용하여 벽을 쌓은 것과 유사하다. 이들 세포 간 지질은 세라마이드 50%, 콜레스테롤 25% 및 긴사슬유리지방산 10∼20%로 구성되어 여러 층의 층판을 형성하는데 이 층판은 투과장벽기능을 정상적으로 유지하기 위하여 필수적이다28). Filaggrin은 아토피피부염의 유전적 소인 중 하나로 주목을 받는 물질로 피부 장벽의 강력한 물리적인 지지력에 기여하고 피부 보습을 유지하는 기능과 함께 각질층의 약산성을 유지하고, 자외선에 의한 손상으로부터 피부를 보호하는 기능을 한다. Filaggrin 변이는 아토피피부염, 천식, 알레르기비염의 주요한 원인으로 보고되고 있으며, 따라서 피부 장벽 기능의 손상과 이와 관련된 면역 반응이 아토피피부염에서 아토피 행진(atopy march)으로 발전되는 기전에서 중요한 원인이 되는 것으로 설명되고 있다1,27).
AD에 영향을 줄 수 있는 환경적 요인을 지역에 따라 비교하거나6,7) 온도와 습도, 일교차, 강우량 등으로 표현되는 기후8-13), 고도8), 물8), 공기 오염원2,3,14,15), 흡입 알레르겐13-15)등으로 분석된 바 있다.
이 중 지역에 따른 비교는 주로 도시와 농촌 간의 AD 유병률을 조사하고 있으며 많은 연구는 오염 물질에의 노출이나 위생 가설을 통해 발병 기전을 유추하고 있다. 통상적인 피부 장벽 기능의 이상의 관점에서 보면, 도시와 농촌 간의 AD 유병률의 차이는 혼잡한 도시 환경에 거주하는 유전적으로 위험한 환아가 단백질 분해 집먼지 진드기에 지속적으로 공격을 받으며, 실내 난방으로 인해 상대적으로 낮은 상대 습도에 장시간 노출되거나 pH가 높은 비누로 더 자주 목욕하는 습관과 동반하여 장벽이 더욱 손상되어 궁극적으로 Th2 면역 반응성을 갖기에 AD에 감작되는 것으로 설명하고 있다26). 반면 위생 가설은 농촌에서 도시 생활로의 전환이 유년기의 병원성 미생물에 대한 노출을 감소시키고 있다 주장하고, 미생물에 대한 노출 부족이 알레르기 표현형이 촉발되는데 도움을 주기에 지역 간의 AD 유병률의 차이가 발생한다고 주장하고 있다26).
AD 유병률 차이에 대해 또다른 중요한 요인은 기후이다. Weiland 등12)은 ISAAC 데이터 세트에 기초하여, 세계 기상의 다양한 연구 영역에서 장기적인 기후 조건에 대한 정보를 이용하여 AD와 기후 간의 생태학적 분석을 실시하였다. 그 결과 AD의 증상은 위도가 올라갈수록, 연간 실외 온도가 낮을수록 심해지는 결과를 보였다. 또한 Kim 등11)은 일교차는 5℃ 커지면 AD 증상의 위험도가 284.9% 증가한다 보고하였다. 한편, 실외 온도가 낮을수록, 특히 피부 자극과 함께 질병이 악화되는 반면, 실내 기후는 덜 중요하다는 연구 결과 또한 있었다13). 실외 온도· 습도와 AD 간의 관계가 밝혀졌으나 실외 온도, 자외선, 습도의 영향, 꽃가루와 같은 계절적 변화는 상호 작용할 가능성이 있기에 추가적인 연구, 분석이 필요할 것이다.
최근 수십 년 동안 여러 산업 선진국에서 화학 알레르기 유발 물질에 대한 노출이 증가해 왔다. 일부는 자동차, 산업 먼지, 살충제, 비료, 살충제 및 담배 연기의 배출 가스로 우리의 환경에서 배출되고 있으며 이러한 환경적 요인에 대한 노출은 선천 면역은 물론, 면역계가 발달하는 동안 후천 면역 체계에도 영향을 미칠 수 있으며 특히 Th1과 Th2 반응의 균형에 영향을 미친다. 이 때문에 선진국에서는 과거와 비교하여 AD의 유병률이 증가하는 추세에 있다3). 또한 대기 오염 물질은 AD의 발생만을 증가시키는게 아니라 증상 또한 악화시키는 것으로 알려져 있다. 실내 공기 오염 물질이 AD 증상을 악화시키는 정확한 메커니즘은 아직 명확하지 않다. 하지만 쥐의 귀에 톨루엔, 포름 알데히드 등을 반복적으로 노출시켰을 때 귀의 부종이 유발되고, 쥐의 비장과 림프절에서 IL-4, IL-13 및 IFN-γ mRNA의 발현을 가져오는 것으로 보아 유사한 메커니즘을 통해 실내 대기 오염 물질은 AD 환자의 피부 염증 및 증상의 악화를 유발한다 생각할 수 있다15).
한의학에서는 질병의 발생과 진행을 일정한 조건 하에서의 正邪 항쟁으로 표현하며 면역에 대하여 正氣를 邪氣에 대한 저항력과 회복력을 포함하는 인체의 면역 기능으로 인식하였다. 『黃帝內經·素問』 <評熱病論>에서 “邪氣所溱 其氣必虛”라 하여 正氣가 허하여 邪氣가 침입한다는 부분은 알레르기 질환이 면역력 저하로 인한 발병한다는 것과 같은 맥락에서 볼 수 있다6).
AD와 환경적 요인을 동서의학적으로 살펴보면 AD는 한의학의 六氣 중 특히 風, 濕, 熱과 관계가 있고 外邪는 감염성 항원인 세균, 진균, 바이러스 뿐만 아니라 집먼지 진드기, 동물의 털, 바퀴벌레 항원 등 흡입 알레르겐을 포함하는, 대기 중의 환경적 요인을 의미한다8,46). 風, 濕은 『諸病源候論』 <燥窩瘡候>에서는 “膚腠虛, 風濕摶于血氣則生窩瘡. 若濕氣少風氣多者, 其窩則乾燥, 但痒, 搔之白屑出, 乾枯拆痛.”이라 하였고, <濕窩瘡候>에서는 若風氣少濕氣多, 其瘡痛痒, 搔之汁出, 常濡濕者“이라 한 바와 같이 AD의 주요한 원인이자 증상을 결정하는 요인이며 風은 외부자극으로 인한 염증상태로 보고 있다. 風熱 또한 『諸病源候論』 <浸淫瘡候>에서 밝히길 “浸淫瘡是心家有風熱 發于肌膚‥”라 하였고, 『普濟方』에서는 “夫心惡熱,風熱蘊於心經則神志躁鬱氣血鼓作發於肌膚而爲浸淫瘡也”라 하였으며 『活幼心書』에서는 “此因在胎母受時氣邪毒 或 外感風熱 或 食五辛薑麵過多致 令熱蘊於内熏蒸胎中生下故有此證名曰胎熱”, 『聖濟總錄』 “論曰小兒體 有風熱脾肺不利 或 濕邪搏於皮膚壅滞血氣이라 하여, 風熱을 유전적 요인과 함께 AD의 주요한 병인으로 꼽히고 있다.
또한 巢의 『諸病源候論』,『太平聖恵方』에서 “由風邪餌血氣相搏於皮府之間不散”라 하였고, 『中醫兒科學』에서 “由于孕母恣食五辛炙煿動火之物過度 熱蘊于血分 逍于胎兒出生以後 外受風邪 風與血博 氣與熱結 發于肌膚而成”라고 하여 血分에 열이 쌓인 상태에서 외부의 風邪가 피부에 침입하는 것을 나타내어 AD가 환경적 요인 및 흡입 알레르겐과 밀접한 관련이 있음을 밝히고 있다20).
이러한 피부 손상에 따른 AD의 발병 기전은 한의학적 문헌 고찰에서도 찾아볼 수 있다. 선행연구에 따르면 호흡기계 AD의 병인은 크게 風濕, 風熱, 血虛로 구성되어 있으며 호흡기계에 기인하는 AD은 소화기 장애 없이 피부병변만을 호소할 수 있다. 호흡기계 AD는 다시 급성형과 만성형으로 나뉘며 급성형은 AD에는 風濕, 風熱 등이 해당하고, 만성형에는 血虛 등이 해당된다20).
호흡기계 급성 AD의 병인인 風濕, 風熱에 있어 風은 외부자극으로 인한 염증 상태를 의미하고, 그 증상에 따라 발열이 심하면 風熱, 삼출이 심하면 風濕이라 하였다. 또한 “熱微作痒, 熱甚則痛”이라 하여 열이 비교적 심한 風熱은 통증이 강하고, 열이 비교적 덜한 風濕은 가려움이 심함을 밝히고 있다20). 급성 피부병변에서 발열과 통증이 동반되는 風熱은 전신으로 퍼지는 風과 염증으로 인한 熱을 수반해 전신적으로 발진, 홍반과 소양감을 호소하는 경우46)로 현대의학적으로 보면 홍반성 구진, 판이 동반되는 급성 염증 반응으로 해석할 수 있다.
風濕은 주로 삼출물을 동반한 가려움을 호소하는데 삼출물은 염증세포가 활성화되어 피부조직을 파괴시켜 발생하는 것으로 병변으로 장액 및 세포성분이 밖으로 빠져나온 것이다. 『諸病源候論』에서는 “癬病之狀皮肉癮疹如錢文漸漸増長或圓或斜痒痛有匡郭裏生蟲搔之有汁此由風濕邪氣客於腠理復值寒濕與血氣相搏則血氣否澁發此疾”이라 하였고, 또 『諸病源候論』<窩瘡候>에서는 “窩瘡者 由膚腠虛, 風濕之氣折于血氣, 結聚所生. 多著手足間 … 痛痒㧓搔成瘡, 黃汁出, 浸淫生長拆裂, 時瘥時劇.”20)이라 하여 風濕으로 인한 AD가 삼출과 가려움, 통증을 동반하면서 사지에 범발함을 밝히고 있다. 실제 AD의 급성 피부 병변에서는 매우 가려운 발진과 염증성 삼출물이 관찰되며 여기에는 CD4+T세포와 랑게르한스 세포, 염증성 수지상 표피세포, 대식세포 등의 항원제시세포들이 있으며, 이들은 표면에 IgE를 가지고 있다25). 따라서 風濕에 의한 가려움과 삼출물이 동반되는 AD는 서양의학적으로 보면 홍반성 습윤성 피부염이라 할 수 있다.
호흡기계 만성 AD의 병인인 血虛의 경우 血分에 열이 쌓인 상태에서 외부의 風邪가 피부에 침입한 후 병이 오래되어 血液과 津陰이 손상되고 건조한 기운이 風氣을 발생시켜 肌膚를 영양하지 못하여 AD가 발생하는 것이다20). 이를 서양의학적으로 해석을 해보면 유전, 환경, 약리, 심리적 요인 등으로 인해 감작되기 쉽게 면역력이 약화된 상황에서 외부의 환경 자극으로 인해 피부 장벽의 이상이 발생하게 되고, 이 상태가 오래 지속되면 경피 수분 손실(TEWL)이 증가하고, 포도상구균이 군집을 이루며 외부 항원의 유입이 증가하게 되어 염증이 악화, 만성화하는 것을 의미한다.
환경적 요인을 고려했을 때 호흡기계 AD의 치료법은 肺의 기능을 강화시키는 데 있다. 肺는 호흡을 주관하며 淸氣를 吸入하고 濁氣를 呼出하는 기관으로 穀氣와 결합하여 인체장부기관의 각부분을 영양하며, 전신의 氣를 관할한다. 피부와 폐는 밀접한 관련이 있는데, 체표의 가장 바깥에 있으면서 외사의 침입을 방어하는 장벽구실을 하는 피부는 皮毛, 汗孔 등으로 구성되었으며, 肺가 輸布하는 衛氣와 진액은 皮毛를 온양하여 윤택하게 하니 肺主皮毛라 할 수 있다. 그러므로 호흡기계 AD에 있어 폐의 생리기능을 주관하는 폐위(肺衛)를 보강하는 것은 기본적 치법이 된다8).
한의학에서 AD에 대한 內治法을 살펴보면 호흡기계 급성 AD의 경우 淸熱, 除濕, 消風, 止痒을 원칙으로, 호흡기계 만성 AD의 경우 滋陰, 養血, 除濕, 止痒을 원칙으로 치료하였다. 또한 내복약의 사용 약물을 분석하였을 때, 甘草가 가장 많이 사용되었고 生地黃, 茯苓, 當歸, 金銀花, 苦蔘, 蟬蛻, 陳皮, 木通, 白鮮皮, 防風 등의 순이었다43).
AD에 대한 外治法을 살펴보면 『金匱要略』에서 “黃連粉”, 『肘後備急方』에서 “鷄冠血”을 언급하였으며 『外科正宗』에서 “蟬蛻散”, “解毒雄黃散”을 제시하였다. 이후 『醫宗金鑑』에서 乾斂은 “潤肌膏”를, 濕斂은 “嫩黃柏頭末”을 쓰며 발적에 “潤肌膏”를, 심한 소양감에 “烏雲膏”를 쓴다 하였다. 역대 문헌에서 언급되었던 약재들은 대체로 소염작용과 항균작용을 가지며 한의학적으로는 祛風濕熱한다. 특히 발적에 사용하는 “潤肌膏”의 紫草는 피부 세포를 정상화하고 해열, 진통, 소염하며 當歸는 면역 기능을 증강시킨다는 점이나, 심한 소양감에 사용하는 “烏雲膏”가 雄黃을 통해 세균을 억제하면서 소염, 진통하고 松香을 통해 靡爛과 膿水를 낫게하고 止痒한다는 점은 유의미하다 할 수 있다.
『活幼心書』에서 “此因在胎母受時氣邪毒 或 外感風熱 或 食五辛薑”라고 밝힌 것처럼 체질과 환경은 AD의 병인으로써 중요하다. 선천적으로든, 후천적으로든 肺衛의 기능이 떨어져 감작되기 쉽게 된 아동은 온·습도가 낮거나 일교차가 크거나, 다양한 공기 오염원, 흡입 알레르겐에 노출되었을 때 AD가 발생할 수 있다.
한의학에서는『黃帝內徑·素問』<刺法論>에서 “正氣存內 邪不可干”이라 한 것처럼 인체의 면역기능이 충분하면 알레르겐의 침입을 막을 수 있다 보고 있다. 최근 Horak 등47)은 위생 가설에 기반하여 농경 환경에 정기적으로 노출하여 Th1/Th2균형을 Th1쪽으로 치우치게 하여 AD 증상 및 알레르기 반응을 줄였다 보고하였으며 또한 이 등48)의 연구에 따르면 산림치유가 AD 중증도 개선에 효과가 있다 보고하였다. 이 뿐만 아니라 고도 조절8), 온천 치료8,28)와 같은 요법들도 능동적인 환경 변화를 통해 스스로의 면역력을 증강시켰다고 할 수 있다. 늘 공기를 들이마시는 아동이 外邪를 피할 수만은 없기에 AD 치료의 초점은 알레르기를 유발하는 환경에 저항할 수 있게 正氣를 북돋아주는 데 맞춰져야 할 것이다.
Ⅳ. 결 론
저자들은 최신 발표 논문과 한의학 문헌 고찰을 통한 동서의학적 이해를 바탕으로 아토피 피부염(AD)과 환경적 요인을 고찰한 결과 다음과 같은 결론을 얻었다.
1. AD 발생률의 지역적 다양성은 기후 요인과 AD가 밀접한 관계가 있다는 것을 의미하며 일교차가 크고 UV 지수가 낮으며 온도, 습도가 낮은 지역에서 AD는 호발한다. 또한 높은 고도는 적은 알레르겐 등의 이유로, 낮은 pH의 온천수는 피부 표면 pH 회복으로 AD 증상 개선 효과를 보인다.
2. 실외에서 대기 오염 물질의 흡입으로 인한 알레르겐 흡착, 상피 투과성 증가, 점액 섬모 활성 감소가 알레르기 질환을 발병시키며 꽃가루도 표피장벽의 이상을 유도할 수 있다. 실내에서도 실내 주거 시간의 증가, 높은 실내 온도, 습도로 인해 집먼지 진드기, 동물의 털 등으로 인한 감작이 증가하고 있다.
3. 한의학적으로 風은 外邪로 표현되는 환경적 요인의 하나로 외부자극으로 인한 염증 상태를 의미한다. 호흡기계 AD의 병인인 風濕, 風熱, 血虛은 동서의학적으로 표현하면, 風濕의 경우 가려움과 삼출이 심한 홍반성 습윤성 피부염을 의미하고, 風熱의 경우 홍반성 구진, 판이 동반되는 급성 염증 반응을 뜻하며 血虛는 피부 장벽 손상의 지속으로 인한 염증의 악화, 만성화를 가리킨다. AD의 한의학적 치료의 초점은 알레르기를 유발하는 환경에 저항할 수 있게 正氣를 북돋아주는 데 있다.